Гломерулонефрит
| Гломерулонефрит | |
|---|---|
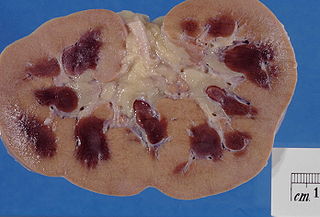
 Микропрепарат биоптата из почки больного с гломерулонефритом | |
| МКБ-10 | N00, N01, N03, N18 |
| МКБ-10-КМ | N08 и N05 |
| МКБ-9 | 580-582 |
| МКБ-9-КМ | 583.9[1] |
| DiseasesDB | 5245 |
| MedlinePlus | 000484 |
| MeSH | D005921 |
Гломерулонефри́т (также клубо́чковый нефри́т, сокращённо ГН) — заболевание почек, характеризующееся поражением гломерул (клубочков почек). Это состояние может быть представлено изолированной гематурией и/или протеинурией; или как нефритический синдром (не путать с нефротическим синдромом), острая почечная недостаточность, или хроническая болезнь почек. Они собраны в несколько различных групп — непролиферативные или пролиферативные типы. Диагностирование типа ГН важно, потому что тактика и лечение отличаются в зависимости от типа.
Первичные ГН — те, которые развиваются непосредственно из-за нарушения морфологии почек, вторичные ГН связаны с определёнными инфекциями (бактериальные, вирусные или паразитные микроорганизмы такие как стрептококк группы А), наркотиками, системными заболеваниями (СКВ, васкулиты) или раковыми образованиями можно разделить на острый, хронический и быстропрогрессирующий. Основная причина острого гломерулонефрита – это стрептококк бета-гемолитический, проникший в организм в момент, когда иммунная система ослаблена или не смогла создать сильный барьер для необходимой защиты.[2]
Хронический диффузный гломерулонефрит
Хронический диффузный гломерулонефрит — это хронический воспалительный процесс в клубочках почек, приводящий к постепенному отмиранию воспалённых клубочков с замещением их соединительной тканью. При этом страдают также и канальцы, в которых развивается воспалительный процесс и некроз с образованием рубцовой ткани, затем происходит замещение почечной ткани соединительной. У 10-20 % больных причиной заболевания является острый гломерулонефрит. Но у 80-90 % наблюдается медленное, постепенное, латентное начало со случайным выявлением изменений в анализе мочи.
Патогенез
Это аутоиммунное заболевание, при котором в клубочки почек приносятся из крови иммунные комплексы, которые повреждают клубочки, вызывая в них воспаление. Хронический гломерулонефрит является наиболее частой причиной хронической почечной недостаточности. Ввиду того, что процесс аутоиммунный, заболевание неуклонно прогрессирует. Чаще встречается у мужчин до 40 лет. В детском возрасте может сопровождаться повышением АД до 130/90, носовыми кровотечениями и болями в спине.
Патанатомия
Процесс всегда двусторонний; почки уменьшены в размерах, вся поверхность покрыта рубчиками, почечная ткань плотная — это называется вторично сморщенная почка. На разрезе много соединительной ткани, которая замещает почечную. Функционирующих клубочков очень мало. Граница между корковым и мозговым слоем стёрта.
Клиническая картина
Существует 5 вариантов хронического диффузного гломерулонефрита.
- Гипертонический (20 % случаев) выраженная гипертензия — диастолическое давление выше, чем 95 мм рт. ст.
- Нефротический (20 %) — большая потеря белка с мочой до 10-20 граммов в сутки, в крови гипоальбуминемия, выраженные отеки конечностей, гидроторакс, асцит, анасарка.
- Сочетанная форма. Наиболее типичная комбинация двух предыдущих, неуклонное, прогрессирующее течение. Во всех трех формах болезни обязательно имеются изменения в анализе мочи (гематурия и протеинурия).
- Гематурическая форма. Болезнь Берже, IgA-нефрит (рецидивирующая гематурия, отеки и АГ).
- Латентная или мочевая форма. Самая частая форма. Проявляется лишь в изменении анализа мочи — микрогематурия, умеренная протеинурия —небольшое количество белка.
Течение длительное — более 15 лет. При этом варианте отёков нет, повышение артериального давления незначительное. В среднем 10-25 лет сохраняется функция почек, но всегда неуклонно прогрессирует и приводит к хронической почечной недостаточности. Течёт циклически с периодами обострений, ремиссий. В периоде ремиссии больные не предъявляют никаких жалоб, и только артериальная гипертензия, изменения в анализе мочи позволяет говорить о болезни. Изменения в анализе мочи остаются всегда, только в период ремиссии они меньше. Обострения вызываются переохлаждениями, инфекцией, употреблением алкогольных напитков. Во время обострений клиника такая же, как при остром гломерулонефрите. У больного с хроническим гломерулонефритом кожа сухая.
Стадии хронического гломерулонефрита
Стадия сохранной функции почек
Стадия компенсации. Больной чувствует себя удовлетворительно, но заболевание течёт прогрессивно, постепенно почечная ткань замещается рубцовой тканью, функция почек нарушается. Почки неспособны концентрировать мочу. Удельный вес мочи равен удельному весу плазмы. Можно диагностировать по анализу мочи: сбор мочи по Зимницкому — если удельный вес не меняется, то это начальный признак хронической почечной недостаточности.
Стадия с нарушением функции почек и развитием хронической почечной недостаточности
Стадия декомпенсации. В крови накапливаются мочевина, креатинин, которые почки не могут выделить, так как функция почек нарушена. В результате этого возникает интоксикация. Это называется уремия (азотемия, мочекровие (устаревшее понятие)). Появляются признаки интоксикации: нарастает слабость, головная боль, тошнота, рвота, жажда, язык сухой, кожа сухая, потрескивается, поносы, быстрое похудение, развивается дистрофия внутренних органов, кахексия за счёт того, что почки не могут выводить вредные вещества и организм пытается выводить их другими путями: через кожу, через кишечник. В тяжёлых случаях запах аммиака изо рта. В терминальных стадиях наступает уремическая кома.
Уремия
Уремия — это клинический синдром, развивается у больных с нарушением азотовыделительных функций почек — это конечная стадия хронической почечной недостаточности, когда в крови накапливается много мочевины, креатинина, остаточного азота, наступает интоксикация.
Конечная стадия уремии — уремическая кома. Возникает нарушение дыхания (дыхание Чейн-Стокса), периоды резкой заторможенности сменяются периодами возбуждения — галлюцинации, бред. Изо рта резкий уренозный или аммиачный запах. На сухой коже беловатый налёт из кристалликов мочевины, АД высокое, в крови анемия, лейкоцитоз.
Другие болезни, которые вызывают уремию: хронический пиелонефрит, сосудистые поражения почек, диабетическая нефропатия.
Профилактика
Диагностика и лечение острого гломерулонефрита, выявление изменений в анализах мочи при хорошем самочувствии больного. Лечение хронического гломерулонефрита и хронической почечной недостаточности. Радикальное лечение невозможно, так как процесс аутоиммунный. Вне обострения, в большинстве случаев, показана нефропротекция. Длительное пребывание в постели, противопоказана физическая нагрузка, избегание переохлаждений, работа в сухом теплом помещении, желательно сидя, диета, ограничение соли до 2-3 грамм в сутки, белка, пищи, богатой витаминами. Санация очагов хронической инфекции. В тяжёлых случаях глюкокортикостероиды (дексаметазон, гидрокортизон), цитостатики (меркаптопурин, азатиоприн, циклофосфан), курантил. Санаторно-курортное лечение в сухом жарком климате. Лечение в период обострения: госпитализация. Ухудшение в анализе мочи следует рассматривать как обострение. Лечение в период обострения такое же, как и при остром гломерулонефрите. Противопоказания для лечения глюкокортикостероидами: язва желудка, сахарный диабет, почечная недостаточность, первые 15 недель беременности, хронический гломерулонефрит с очень высокой гипертонией.
Хронический ГН делится на мембранозный, мембранозно-пролиферативный, мезангиопролиферативный (IgA-нефропатия), фокально-сегментарный гломерулосклероз.
Гломерулонефрит у животных
В отличие от человека, у животных преобладает очаговый нефрит. При острой стадии болезни в клубочках наблюдается экстракапиллярный экссудативный процесс, вследствие чего клубочки увеличены, сосуды их переполнены кровью, полость капсулы Шумлянского-Боумена содержит серозно-фибринозный экссудат. Набухает эндотелий капилляров, в их просветах-значительное количество лейкоцитов, а в просветах канальцев видны гомогенные или зернистые белковые цилиндры. При чуме и роже свиней воспаление развивается по типу геморрагического и в капсуле Шумлянского-Боумена и канальцах преобладают эритроциты.[3]
Из результатов исследований[4][5] установлено, что болезни птиц, протекающие с преимущественным поражением почек, регистрируются довольно часто. При этом данная группа болезней может встречаться как в виде одной нозологической единицы, так и в виде ассоциации нескольких болезней различной этиологии. В то же время наблюдения ученых [4][5][6][7][8] показывают, что при перечисленных наиболее распространенных формах почечной патологии птиц (подагра, нефропатии микотоксической этиологии, инфекционно-аллергические гломерулопатии) патологоанатомические изменения в почках могут быть полностью идентичными[8].
См. также
Примечания
- ↑ Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ Острый гломерулонефрит. Дата обращения: 12 ноября 2018. Архивировано 13 ноября 2018 года.
- ↑ А.В.Жаров, В.П.Шишков и др. Патологическая анатомия сельскохозяйственных животных. — М.: Колос, 1995. — 543 с.
- ↑ 1 2 Д. О. Журов, И. Н. Громов. Морфологические изменения в почках цыплят при нефрозно-нефритной форме инфекционного бронхита (other). — 2021. — ISSN 2078-0109. Архивировано 19 марта 2023 года.
- ↑ 1 2 Д. О. Журов, И. Н. Громов. Болезни почек кур. — Витебская государственная академия ветеринарной медицины, 2022. — ISBN 978-985-591-155-6. Архивировано 19 марта 2023 года.
- ↑ Д. О. Журов, И. Н. Громов. Болезни почек в промышленном птицеводстве (other). — 2022. — ISSN 2078-0109. Архивировано 19 марта 2023 года.
- ↑ Д. О. Журов, И. Н. Громов. Макро- и микроструктурные изменения в почках цыплят при инфекционной бурсальной болезни (other). — 2020. — ISSN 2413-2187. Архивировано 19 марта 2023 года.
- ↑ 1 2 Д. О. Журов, И. Н. Громов, А. С. Алиев, А. К. Алиева. Патоморфологическая и дифференциальная диагностика болезней кур, протекающих с поражением почек. — Витебская государственная академия ветеринарной медицины, 2017. — ISBN 978-985-512-943-2. Архивировано 19 марта 2023 года.