Здравоохранение в США
| ||||
| На фото: врачи во время хирургической операции в больнице Джонса Хопкинса (Балтимор, Мэриленд); кампус Национальных институтов здравоохранения США (Бетесда, Мэриленд); здания клиники Мейо (Рочестер, Миннесота); машины скорой помощи перед зданием Массачусетской больницы общего профиля (Бостон, Массачусетс) |
Система здравоохранения в Соединённых Штатах Америки представляет собой преимущественно систему частной платной практики. Большая часть медицинских услуг оказывается частными поставщиками и оплачивается за счет сочетания государственных программ, систем медицинского страхования и непосредственной оплаты пациентами. По расходам на медицину США занимают первое место в мире и в абсолютных цифрах, и в процентах к ВВП[1] — расходы на здравоохранение составляют около 18% всей национальной экономики[2]. В 2022 году в этой отрасли было занято 14,7 миллиона человек, или 9,3% от всех занятых в экономике[3]. США занимает лидирующие позиции в мире в области медицинских исследований и разработок, в том числе благодаря развитой системе исследовательских университетов, фармацевтической и биоинженерной промышленности[4].
При этом США — единственная из развитых стран в ОЭСР, которая не гарантирует своим гражданам универсальной и всеохватной системы медицинского страхования. Крупнейшие в мире расходы на здравоохранение совсем не обязательно означают лучшее здоровье граждан или большую доступность медицинских услуг по сравнению с другими развитыми странами[5]. Покрытие населения медицинскими услугами неравномерно и зависит от уровня дохода, расы и места жительства; федеральное правительство обеспечивает страхованием в рамках программ наподобие Medicare и Medicaid лишь некоторые группы населения, такие, как пожилых граждан и малоимущих.
Состояние системы здравоохранения в США с ее сложной структурой и высоким уровнем затрат остается предметом политических дискуссий и попыток реформ, таких, как реформа здравоохранения и защиты пациентов 2010 года. Несмотря на заявления о высочайшей готовности к любым эпидемиям и первое место в Глобальном индексе безопасности здоровья[англ.] в 2019 году[6], эпидемия COVID-19 в 2020-2021 годах привела к необычайно большому числу заболевших и умерших и в абсолютных числах, и в сравнении с другими развитыми странами, вызвав новые обсуждения накопившихся проблем системы здравоохранения[7].
Структура системы здравоохранения

Ответственность за здоровье нации несёт Министерство здравоохранения и социальных служб США, во главе которого секретарь (министр), который подчиняется непосредственно президенту. В министерство входят 10 официальных представителей в регионах («директоров»). В Соединённых Штатах Министерство здравоохранения играет весьма скромную роль в связи с незначительной долей государственного участия в отрасли. Среди основных задач — контроль за медицинской системой и реализацией социальных программ, контроль за медицинской наукой, мониторинг и донесение до сведения властей ситуации в области здоровья, благосостояния и социального обеспечения населения. Непосредственно решением проблем медицины занимаются следующие подразделения в составе Министерства — Служба общественного здравоохранения и Управление финансирования медицинской помощи. Кроме Министерства здравоохранения, часть функций в области здравоохранения несут специальные подразделения Министерства труда, Агентства по охране окружающей среды и других государственных ведомств.
Медицина США функционирует на следующих уровнях:
- семейная медицина — врачи проводят общий осмотр пациентов, направляя при необходимости их к более узкому специалисту.
- госпитальная помощь — занимает центральное место в медицинской системе, хотя в последнее время её значение снижается и вытесняется деятельностью поликлиник, скорой помощи и домов престарелых. Госпитали делятся на коммерческие и некоммерческие и по структуре аналогичны российским больницам.
- общественное здравоохранение.

Система здравоохранения состоит из многочисленных служб, различающихся по типу финансирования и выполняемым функциям, среди которых:
- Службы общественного здоровья и профилактической медицины — занимаются профилактикой заболеваний, надзором за экологическим состоянием, контролем качества пищи, воды, воздуха и т. д.
- Службы неэкстренной амбулаторной помощи
- Простое стационарное обслуживание — специализируется на кратковременной госпитализации.
- Сложное стационарное обслуживание — предоставление длительного, высококвалифицированного и технически сложного лечения в стационаре.
Система здравоохранения США имеет плюралистический характер, что выражается в отсутствии единого централизованного управления и многочисленных типах медицинских учреждений. Но абсолютно все учреждения предоставляют медицинские услуги исключительно платно. Для ряда категорий граждан, что лечатся бесплатно, расходы компенсируются государством или специальными фондами.
Частный сектор амбулаторной медицинской помощи представлен как врачами общей практики, так и врачами-специалистами. Кроме индивидуальной, в США распространена система групповой практики. Лечение на дому обычно производится за счет сестринских организаций, но обычно назначается врачами. При этом медицинские сестры в США составляют основное звено в оказании медицинской помощи, и зачастую трудно понять, где заканчиваются их обязанности и начинается ответственность врача. Как правило, американские медицинские сестры имеют хорошую профессиональную подготовку, объединены в ассоциации, и имеют довольно высокий статус в обществе.

Система скорой медицинской помощи в США состоит из волонтерских (22%), штатных (38%) и комбинированных (40%) организаций, где часть сотрудников получает зарплату, а часть работает на добровольных началах. Чаще всего служба скорой помощи является подразделением местной пожарной службы (в 38% случаев), иногда она существует в виде отдельной муниципальной (23%) или частной (13%) структуры, подразделения больницы (7%) или полицейского департамента (1,5%)[8].
Больницы в Америке делятся на три типа[9]:
- государственные — финансирование ведётся федеральным и штатным правительством. Предоставляют услуги для ветеранов, инвалидов, госслужащих, больных туберкулезом и психическими заболеваниями.
- частные прибыльные (коммерческие) (до 30 % всех больниц) — представляют собой типичное бизнес-предприятие, формирующее свой капитал на индивидуальной, групповой и акционерной основе.
- частные «бесприбыльные» — создаются по инициативе религиозных или этнических групп или местных жителей, на них приходится до 70 % от общего конечного фонда.[10] Главное отличие от предыдущего типа заключается в том, что полученные доходы идут не держателям акций в виде дивидендов, а вкладываются в больницу, что повышает качество обслуживания, технического оснащения и т. д. Государство поддерживает такую деятельность в виде льготного налогообложения. Несмотря на «бесприбыльный» статус учреждения, лечение, как и в коммерческом госпитале, остаётся платным. Популярность подобного статуса больниц можно объяснить стремлением избежать уплаты налогов.
В стране действует 1100 учебных больниц. 375 крупных учреждений принадлежит Совету госпитального обучения при Ассоциации американских медицинских колледжей (англ. Association of American Medical Colleges' Council of Teaching Hospitals and Health Systems (COTH)). На больницы COTH приходится приблизительно 40 % больничной благотворительности в стране[11].
Медицинское страхование
| Вид страхования | Количество застрахованных, миллионов человек | Доля от населения США, % |
|---|---|---|
| Застрахованные | 298 | 91,4% |
| Коллективные договоры у частных страховщиков | 177 | 54,4% |
| Индивидуальные договоры у частных страховщиков | 34 | 10,5% |
| Medicare | 60 | 18,4% |
| Medicaid/CHIP[англ.] | 58 | 17,8% |
| Военные — Tricare[англ.] | 9 | 2,8% |
| Военные — VA | 3 | 0,9% |
| Незастрахованные | 28 | 8,6% |
| Выделенные курсивом категории по типам страхования могут пересекаться и в сумме превышать общее количество застрахованных. Страховое покрытие Medicaid/CHIP[англ.] также включает в себя страхование, предоставляемое на уровне штатов и муниципалитетов. | ||
В отличие от большинства развитых стран, в США не гарантирован всеобщий доступ населения к услугам здравоохранения[13]. Большинство граждан получает эти услуги на основе различных программ медицинского страхования — частных, предоставляемых федеральным правительством и властями отдельных штатов[14]. Лишь часть американских граждан получает медицинское страхование по государственным программам, таким как Medicaid для малоимущих граждан и Medicare для престарелых. Больше половины жителей США имеют медицинскую страховку в частных страховых компаниях по договорам коллективного страхования, по большей части оформляемых работодателем по месту работы; ещё часть — на основе индивидуальных страховых договоров, как непосредственно медицинского страхования, так и в рамках пакета вместе с другими страховыми услугами[12].
В 2020 году от 8,6 до 9,7% жителей США, то есть от 28 до 31,6 миллионов человек, не имели вообще никакой медицинской страховки и вынуждены были полностью оплачивать лекарства и медицинские услуги из собственного кармана[15]. Доля незастрахованного населения меняется с течением лет — до Реформы здравоохранения и защиты пациентов в США в 2010 году она достигала 18%, снизилась до 10,9% в 2016 году и вновь повысилась до 13,7% к 2018 году[16]. В 2020 году на оплачиваемые из собственного кармана потребительские расходы в области здравоохранения приходилось 9,9% от всего объема расходов в этой области, или 389 млрд долларов США. Эти расходы включали в себя как платежи от вообще не застрахованных граждан, так и платежи от застрахованных за медицинские услуги, не покрываемые страховкой или оплачиваемые страховой компанией не в полном размере[12].
Страховка покрывает далеко не все, а лишь чётко ограниченный перечень медицинских услуг. Туда не входят, например, услуги стоматолога, офтальмолога, педиатра и психиатра и др. Страховку по принципу «всё включено» могут позволить себе только очень богатые люди[17]. В результате серьёзная травма или заболевание способны сильно подорвать бюджет семьи — медицинские счета являются причиной половины банкротств частных лиц в США[18].
Большинство медицинских страховых компаний отказываются страховать тяжело болеющих людей[19].
По данным Bloomberg View, рынок медицинского страхования в США недостаточно конкурентен: в большинстве случаев работающие вынуждены приобретать медстраховку, предлагаемую им работодателем[20]. Формально все американцы имеют равный доступ к экстренной медицинской помощи, и доктора не должны спрашивать наличие страховки у прибывших пациентов. Однако незастрахованные больные попадают к врачу гораздо позже; необходимую помощь им приходится долго ожидать в коридорах больницы[21].
Государственные программы страхования

Для нуждающихся граждан страны правительство США предоставляет две специальные программы — Medicaid и Medicare. По данным на конец 1990-х, расходы на две эти программы перевалили за 300 млрд долл.[9]
Программа Medicaid, рассчитанная на помощь людям с низким уровнем доходов, финансируется как федеральным правительством, так и на уровне штатов. Поскольку каждый отдельный штат имеет свою собственную программу Medicaid, это создаёт значительные сложности в государственном управлении. Чтобы воспользоваться услугами Medicaid, необходимо доказать, что материальное положение у данного человека ниже определённого уровня. По этой программе предоставляется 5 услуг: стационарное и амбулаторное лечение, консультации различных специалистов, пребывание в домах престарелых, лабораторная диагностика и рентгенологические методы исследования. «Медикэйд» играет огромную роль с точки зрения выстраивания стартовых возможностей для разных категорий населения и перераспределения доходов в стране. По данным на 2006 год, программа помогла 38,3 млн американцев.
Medicare нацелена на помощь лицам старше 65 лет, а также гражданам предпенсионного возраста, имеющим проблемы со здоровьем. В качестве источников финансирования выступают: налог на фонд заработной платы, прогрессивный подоходный налог и налог на прибыль корпораций. Медикэр стабильно обеспечивает от 35 % до 50 % дохода больниц.[22] Среди услуг, охватываемых программой, — стационарное лечение, некоторые профилактические услуги, домашнее обслуживание, диагностические процедуры и короткое проживание в домах престарелых. Однако не предоставляются длительная госпитализация, бесплатное получение слуховых аппаратов и рецептурных препаратов. Программа охватывает 40,3 млн пациентов. К началу XXI в. данная социальная программа столкнулась со значительными сложностями, связанными со старением населения и увеличением доли пенсионеров: в 1996 г. одного получателя пособия по социальному страхованию обеспечивали лишь трое работающих. В результате выплаты по программе значительно превышают сделанные ранее вложения. На конец 90-х расходы на «Медикэр» составляли 2,6 % ВНП.[9]
Для действующих военнослужащих и членов их семей страхование предоставляется Министерством обороны США через программу Tricare[англ.], ветераны получают страховку от Министерства по делам ветеранов США[12].

Врачи
Профессия врача в США является престижной и высокооплачиваемой. Врачи стабильно занимают первую десятку в списке самых высокооплачиваемых профессий страны.[24][25][26] Средняя зарплата доктора в США составляет $150000 в год.[27] Это богатая влиятельная социальная группа с широкими лоббистскими возможностями.
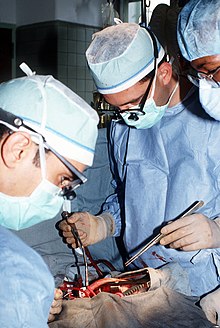
Учёба в медицинской школе (после окончания средней школы и колледжа) занимает 4-6 лет, по окончании которой студенты получают медицинское образование и диплом врача. Всего в США действует 125 медицинских институтов (школ). Экзамены у студентов принимают представители частного сектора с использованием стандартов, установленных Координационным комитетом по медицинскому образованию. Затем следует период 3-х летней резидентуры (близкий аналог российской ординатуры), когда стажёры выбирают одну из 24 специальностей. Для некоторых профессий продолжительность резидентуры своя — для кардиохирурга это 8 лет, для кардиолога — 6 лет.[22]
В американской медицинской традиции сложилась практика, когда лечат не всего человека, а отдельные его органы. Лечение отдано на откуп «узким» специалистам, которые обращают внимание только на то, что является объектом их профессиональной квалификации.
Отличительной особенностью американской медицины являются и особенные личные отношения между врачом и пациентом. Пациента считают партнёром врача, больному подробно разъясняют его состояние и прислушиваются к его мнению при выборе тактики лечения. Мнению пациента в оценке качества медицинской помощи придают огромное, иногда чрезмерное значение. Такое положение, по мнению ряда экспертов, ведёт к искажению оценки, поскольку пациент всегда субъективен и далеко не всегда способен объективно оценить качество обслуживания. Такое положение вещей скорее всего связано с боязнью судебных исков[22].
В последнее время[] сложилась тенденция распространения врачей, работающих посменно — «госпиталистов» (hospitalists). Госпиталист врача может осматривать пациента, которого необходимо отправить в больницу, в то время как сам врач будет заниматься приёмом больных по расписанию. Подобные функции в акушерстве и гинекологии выполняют «лабористы» (laborists)[27].
По сравнению с другими странами, в США работает мало медиков в расчёте на 1 тыс. человек.
Стоимость обучения высока. В результате получивший образование специалист имеет огромный долг — для выпускника муниципального медицинского вуза он составляет $100000, для выпускника частных вузов — $135000 (по данным на 2003 год). В 1984 эти цифры составляли $22000 и $27000 соответственно. Причём в период между 1995 и 2003 чистый доход врача снизился примерно на 7 %[27][28]. Всё это подталкивает молодых американских абитуриентов отправляться на учёбу в медицинские школы Карибского бассейна, которые позволяют немало сэкономить на медицинском образовании.
Существуют и огромные риски, связанные с судебными исками со стороны пациента. И хотя 91 % всех исков по ненадлежащей медицинской практике врачами успешно оспариваются, огромные неудобства представляют большая длительность рассмотрения дел (в среднем 4,5 года) и высокие траты на адвокатов[27]. В результате американские врачи, в отличие от своих европейских коллег, вынуждены покупать чрезвычайно дорогие полисы страхования профессиональной ответственности, защищающие их от исков[29].
Согласно данным Американской медицинской ассоциации (АМА) в течение следующих 15 лет США ощутят нехватку от 90 до 200 тыс. врачей. Это вызвано старением населения и неизменным количеством выпускников медицинских школ.
Медицинские расходы
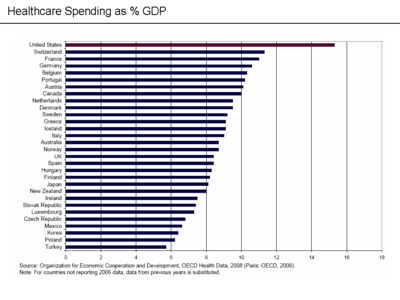
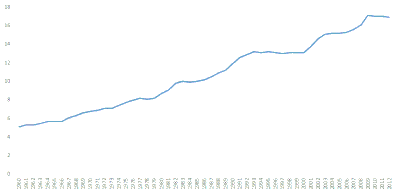
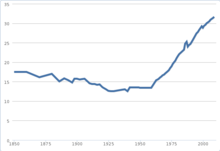
Согласно текущим оценкам, расходы на здравоохранение в США составляют 16 % ВВП, по этому показателю США занимают второе место среди государств-членов ООН, после Восточного Тимора[31]. По данным Министерства здравоохранения, к 2017 году расходы на медицину вырастут на 6,7 % и составят 19,5 % ВВП[32][33].

В 2009 году федеральными, региональными и местными органами власти, юридическими и физическими лицами на здравоохранение было потрачено $ 2,5 трлн, или $ 8047 на человека. Эта сумма представляет 17,3 % от ВВП по сравнению с 16,2 % в 2008 году.[34] Расходы на медицинское страхование растут быстрее, чем заработная плата или инфляция,[35] и медицинские долги были названы причиной около половины банкротств, зарегистрированных в США в 2001 году.[36] Из каждого доллара, потраченного на здравоохранение в Соединённых Штатах, на стационарное лечение идёт 31 %, на врачебные/ клинические услуги — 21 %, на медикаментозное лечение — 10 %, на содержание в домах престарелых — 6 %, на лечение зубов — 4 %, на домашнее обслуживание — 3 %, на другие розничные продукты 3 %, на государственные мероприятия в области здравоохранения — 3 %, на инвестиции — 7 %, административные расходы — 7 %, остальное приходится на другие профессиональные услуги (физиотерапевты, офтальмологи и т. д.)[37].
По данным Бюджетного управления Конгресса, рост расходов на медицину наполовину был обеспечен изменением в обслуживании благодаря технологическим достижениям. В числе других факторов — высокий уровень дохода, изменения в страховом покрытии и рост цен[38].
По данным исследования Организации экономического сотрудничества и развития, несмотря на то, что США тратят на медицину больше любой другой страны на планете, потребление медицинских услуг ниже среднего по большинству показателей. Авторы исследования заключили, что в США намного выше закупочные цены на медицинские услуги[39]. По словам экономиста Ханса Шеннхольца (англ. Hans Sennholz), основной причиной роста расходов на здравоохранение в США могут быть программы Medicare и Medicaid[40] .
Причём медицинские расходы в Соединённых Штатах распределены по населению неравномерно. Анализ трат на здравоохранение, проведенный в 1996 году, показал, что на 1 % населения с самыми высокими затратами приходилось 27 % совокупных расходов на здравоохранение. На 5 % населения приходилось более половины всех расходов.[41]
Люди старших возрастных групп тратят в среднем намного больше средств, чем взрослые трудоспособного возраста и дети[42].
По сообщению The Wall Street Journal на сентябрь 2008 года, потребители в ответ на текущие экономические замедления стали сокращать расходы на медицину. Причём это касалось как закупки лекарств, так и частоты посещений врача[43].
По данным на 2009 год, проживание в отдельной комнате в доме престарелых стоило $ 219 в день. Услуги домашнего врача — в среднем $ 21 в час.[44]
Реформа здравоохранения США



Реформа здравоохранения в США (Affordable Care Act, ACA) была инициирована вступившим в должность в 2009 году Президентом США Бараком Обамой. Это первая попытка реформировать медицинскую систему США с 1960-х гг., когда президентом Джонсоном были созданы государственные программы Medicare и Medicaid, с целью помочь пенсионерам и малоимущим. Нынешнюю реформу еще в 1993 пыталась провести, правда безуспешно, команда демократов администрации Билла Клинтона.
За последние 30 лет в Америке непропорционально выросли расходы на здравоохранение, хотя объективных предпосылок в виде улучшения качества услуг не было. За первое десятилетие XXI века стоимость страхования одного работника взлетела более чем в два раза. Значительная часть населения остаётся незастрахованной, и доля таких людей растёт. Рынок страхования, предоставляемый работодателями, чрезвычайно монополизирован, что препятствует мобильности трудовых ресурсов и создаёт условия для дискриминации пациентов как до, так и после заключения страхового договора, в том числе в виде отказа в выплатах. Постоянно растущая стоимость Medicare и Medicaid служит одной из причин запредельного[] дефицита бюджета США.
Нынешняя медицинская система отличается нерешённостью взаимодействия государственного и частного секторов экономики. Несмотря на то, что государство выделяет колоссальные суммы в отрасль, оно не имеет действенных рычагов контроля за ценами и издержками услуг и препаратов. В результате практически полностью отданная в частные руки медицина хотя и отвечает американским идеалам, на деле оказывается непомерно дорогой.
21 марта 2010 г. Конгресс США одобрил реформу здравоохранения[45]; часть её положений была в 2012 году сочтена Верховным судом противоречащей конституции (en:National Federation of Independent Business v. Sebelius). Программа рассчитана на 10 лет и будет стоить американскому бюджету 940 миллиардов долларов[45]. «Растянутый» характер реформы позволит пациентам, участникам рынка и экономике в целом адаптироваться к ней.
Целью реформы авторы имели создание универсальной системы медицинского обеспечения, что призвана охватить 50 млн ныне незастрахованных граждан. Реформа призвана улучшить условия медицинского страхования уже имеющих полис граждан[46]. Будут созданы биржи для страховщиков, благодаря которым появится возможность получить полис для тех, кто не смог получить страховку у работодателя. Для страховых взносов в этом случае будет установлен «потолок» в 3-9,5 % от доходов клиента[47]. Частные страховые компании будут лишены права отказывать в приобретении страховки уже больным людям. Граждане смогут приобретать страховку без содействия работодателей в специально созданных для этого центрах. Появится административная ответственность в отношении лиц, отказывающихся приобретать и компаний, отказывающихся продавать полис[45]; начиная с 2014 года подобные штрафы для граждан составят $95 или 1 % от дохода и постепенно возрастёт до $695 или 2 % от дохода. В результате страховое покрытие охватит 95 % населения страны (против 84 % сегодня).[47] Ожидается, что реформа создаст новые 400 тыс. рабочих мест. Удастся снизить расходы на отдельного пациента и инвестировать в медицину больше средств.


Система снабжения престарелых граждан нужными медикаментами будет усовершенствована. Появятся также новые налоги для богатых граждан и фармацевтических компаний — в объёме $409,2 млрд к 2019 г. Благодаря реформе планируется в течение ближайших 10 лет сократить дефицит бюджета на $138 млрд и ещё на $1,2 трлн — в последующее десятилетие. По мнению авторов законопроекта, эффективность системы в целом повысится. Только в результате сокращения административных расходов в страховых компаниях удастся высвободить 286 млрд долларов.[47]
Противники реформы утверждают, что реформа нарушает свободу выбора каждого человека, повышает издержки и налоги. Кроме того, вызывает сомнения сама возможность всеобщего доступа к своевременному лечению — в Великобритании и Канаде гражданам приходится много времени проводить в очередях, чтобы получить консультацию у врача-специалиста. Из-за снижения прибыльности снизятся вложения в медицинскую науку, новые технологии и препараты[47].
Финансовые условия получения медицинской помощи в США — дискуссионная тема для СМИ. «Американская система здравоохранения подстроена против вас», — пишет бывшая врач, журналистка Элизабет Розенталь в своей новой книге «American Sickness»; по мнению Розенталь, на первое место в реформировании медицины в США должны выйти «нормальная цена и информационная прозрачность».
См. также
- Министерство здравоохранения и социальных служб США
- Центры по контролю и профилактике заболеваний США
- Медикейд (Medicaid)
- Медикэр (Medicare)
- Распространение COVID-19 в США
- д/ф «Здравозахоронение» (2007)
Ссылки
- Проблемы здравоохранения США и предпринимаемая реформа (копия)
- Козлов К. США: краткий обзор реформы здравоохранения Сбербанк России 2010
- Исцеляя Америку. История системы здравоохранения в США // Радио «Свобода», 20 ноября 2009
- Здравоохранение США (взгляд экономиста) // НарКом.ру
- Американская медицина: плюсы и минусы
- Медицина в США (специальное включение radiogrinch.podfm.ru)
- Тэннер М. «Сравнительный анализ систем здравоохранения в разных странах» // Полит.ру
- «Крах американского здравоохранения» // perevodika.ru
- Bloomberg: Рейтинг стран мира по состоянию здоровья их жителей // 2019 … [1] // 2012
- Коронавирус сломал здравоохранение США: медики о страшных уроках эпидемии // Газета.Ru, 13 мая 2020
- Причины не становиться врачом // Reasons Not To Become A Doctor // Forbes (англ.)
- Национальный Центр Статистики Здравоохранения // National Center for Health Statistics (англ.)
- Данные о расходах на национальное здравоохранение (США), по данным Министерства здравоохранения // National Health Expenditure Data (U.S.) from United States Department of Health and Human Services (CMS) (англ.)
- Профиль Соединённых Штатов на сайте Всемирной организации здравоохранения // United States profile from the World Health Organization (англ.)
- FamiliesUSA содержит ссылки на многочисленные исследования и литературу на различные аспекты здравоохранения в США // FamiliesUSA, contains links to numerous studies and literature about various aspects of health care in the US. (англ.)
Примечания
- ↑ Matthew McGough, Imani Telesford, Shameek Rakshit, Emma Wager Twitter, Krutika Amin Twitter, and Cynthia Cox. How does health spending in the U.S. compare to other countries? (амер. англ.). Peterson-KFF Health System Tracker (9 февраля 2023). Дата обращения: 4 ноября 2023. Архивировано 9 января 2020 года.
- ↑ Moinzadeh, Mehdi Trends in health care spending (англ.). American Medical Association (20 марта 2023). Дата обращения: 4 ноября 2023. Архивировано 4 ноября 2023 года.
- ↑ Blank, Sean Smith and Andrew Healthcare Occupations: Characteristics of the Employed : Spotlight on Statistics: U.S. Bureau of Labor Statistics (амер. англ.). www.bls.gov (7 июня 2023). Дата обращения: 4 ноября 2023. Архивировано 4 ноября 2023 года.
- ↑ Spencer Delfino, Andrew Larson, Daniel Haines, and Ryan Grell. World-Class Innovation, but at What Cost? A Brief Examination of the American Healthcare System (англ.) // Cureus. — Iss. 15(6)e39922. — doi:10.7759/cureus.39922. Архивировано 4 ноября 2023 года.
- ↑ Fullman N, Yearwood J, Abay SM, Abbafati C, Abd-Allah F, Abdela J et al. Measuring performance on the Healthcare Access and Quality Index for 195 countries and territories and selected subnational locations: a systematic analysis from the Global Burden of Disease Study 2016 (англ.) // The Lancet. — Iss. 391(10136). — P. 2236–2271. — doi:10.1016/S0140-6736(18)30994-2. Архивировано 5 ноября 2023 года.
- ↑ Daszak, Peter Infectious Disease Threats: A Rebound To Resilience: Commentary reviews the US approach to pandemic preparedness, its impact on the response to COVID-19, and offers policy options to strengthen US pandemic resilience. (англ.). Health Affairs 204–211 (1 февраля 2021). doi:10.1377/hlthaff.2020.01544. Дата обращения: 4 ноября 2023. Архивировано 27 июня 2022 года.
- ↑ David Blumenthal, M.D., M.P.P., Elizabeth J. Fowler, Ph.D., J.D., Melinda Abrams, M.S., and Sara R. Collins, Ph.D. Covid-19 — Implications for the Health Care System (англ.) // New England Journal of Medicine. — P. 1483–1488. — doi:10.1056/NEJMsb2021088. Архивировано 4 ноября 2023 года.
- ↑ Организация здравоохранения в США. Часть 1. Дата обращения: 1 февраля 2023. Архивировано 1 февраля 2023 года.
- ↑ 1 2 3 Здравоохранение США (взгляд экономиста) Архивная копия от 11 мая 2012 на Wayback Machine // НарКом.ру
- ↑ アーカイブされたコピー. Дата обращения: 16 ноября 2010. Архивировано 4 марта 2009 года.
- ↑ en:Medical centers in the United States
- ↑ 1 2 3 4 Ryan J. Rosso. U.S. Health Care Coverage and Spending : [арх. 8 октября 2022] // Congressional Research Service. — 2022. — 1 апреля.
- ↑ Institute of Medicine. Committee on the Consequences of Uninsurance. Insuring America's health: principles and recommendations. — Washington, DC : National Academies Press, 2004-01-13. — P. 25. — ISBN 978-0-309-52826-9.
- ↑ Institute of Medicine (US) Committee on Monitoring Access to Personal Health Care Services. Access to Health Care in America : [англ.] / Millman M, eds. — Washington (DC) : National Academies Press (US), 1993. — doi:10.17226/2009.
- ↑ Joel Ruhter, Ann B. Conmy, Rose C. Chu, Christie Peters, Nancy De Lew, and Benjamin D. Sommers. Tracking Health Insurance Coverage in 2020-2021 : [арх. 7 октября 2022] // U.S. Department of Health and Human Services: Assistant Secretary for Planning and Evaluation – Office of Health Policy: Issue Brief. — 2021. — 29 октября.
- ↑ Inc, Gallup U.S. Uninsured Rate Rises to Four-Year High (англ.). Gallup.com (23 января 2019). Дата обращения: 8 октября 2022. Архивировано 30 марта 2020 года.
- ↑ Николай Злобин. Америка... Живут же люди!. — Москва: Эксмо, 2012. — 416 с. — (Где русскому жить хорошо?). — 5000 экз. — ISBN 978-5-699-55833-9.
- ↑ Бизнес на здоровье Архивная копия от 15 июля 2014 на Wayback Machine // Слон.ру
- ↑ Владимир Виноградов. Реформа медицины в США. Архивная копия от 22 сентября 2013 на Wayback Machine: «Других частные страховые планы не включают в число своих клиентов только потому, что они уже страдают от серьезных хронических заболеваний.»
- ↑ Bloomberg View: Америке тоже не хватает конкуренции Архивная копия от 1 августа 2012 на Wayback Machine // Слон.ру
- ↑ Uninsured trauma patients are much more likely to die — latimes.com. Дата обращения: 31 октября 2012. Архивировано 20 ноября 2009 года.
- ↑ 1 2 3 Комаров Ю. М. Здравоохранение США: уроки для России. — М., 2008.
- ↑ The Long-Term Outlook for Health Care Spending Архивная копия от 26 января 2012 на Wayback Machine. Figure 2. Congressional Budget Office.
- ↑ 20 highest-paying jobs — Anesthesiologist (1) — Money Magazine. Дата обращения: 15 января 2012. Архивировано 22 декабря 2011 года.
- ↑ Rambler Финансы — Рейтинг зарплат опубликован в США (недоступная ссылка)
- ↑ Рейтинг самых высоко оплачиваемых профессий США. Форбс-2009. Дата обращения: 15 января 2012. Архивировано из оригинала 2 февраля 2012 года.
- ↑ 1 2 3 4 Reasons Not To Become A Doctor — Forbes.com. Дата обращения: 29 сентября 2017. Архивировано 3 декабря 2017 года.
- ↑ Медицина в США :: Образование в США. Дата обращения: 15 января 2012. Архивировано 23 октября 2013 года.
- ↑ Исцеляя Америку. История системы здравоохранения в США Архивная копия от 29 ноября 2009 на Wayback Machine // Радио «Свобода»
- ↑ OECD Health Data 2009 — Frequently Requested Data Архивная копия от 24 сентября 2015 на Wayback Machine. OECD.
- ↑ WHO. World Health Statistics 2009. World Health Organization (May 2009). Дата обращения: 2 августа 2009. Архивировано 9 сентября 2012 года.
- ↑ "National Health Expenditure Data: NHE Fact Sheet, " Архивная копия от 4 марта 2010 на Wayback Machine Centers for Medicare and Medicaid Services, referenced February 26, 2008
- ↑ Sean Keehan, Andrea Sisko, Christopher Truffer, Sheila Smith, Cathy Cowan, John Poisal, M. Kent Clemens, and the National Health Expenditure Accounts Projections Team, «Health Spending Projections Through 2017: The Baby-Boom Generation Is Coming To Medicare» Архивная копия от 17 апреля 2010 на Wayback Machine, Health Affairs Web Exclusive, February 26, 2008. Retrieved February 27, 2008.
- ↑ Jones, Brent. Medical expenses have 'very steep rate of growth'. USA Today (4 февраля 2010). Дата обращения: 7 февраля 2010. Архивировано 9 сентября 2012 года.
- ↑ "Health Insurance Premiums Rise 6.1 Percent In 2007, Less Rapidly Than In Recent Years But Still Faster Than Wages And Inflation" (Press release). Kaiser Family Foundation. 2007-09-11. Архивировано 29 марта 2013. Дата обращения: 13 сентября 2007.
- ↑ «Illness And Injury As Contributors To Bankruptcy» Архивная копия от 12 июля 2006 на Wayback Machine, by David U. Himmelstein, Elizabeth Warren, Deborah Thorne, and Steffie Woolhandler, published at Health Affairs journal in 2005, Accessed 10 May 2006.
- ↑ U.S. Healthcare Costs: Background Brief Архивная копия от 10 сентября 2013 на Wayback Machine. KaiserEDU.org. See also Trends in Health Care Costs and Spending, March 2009 — Fact Sheet Архивная копия от 26 октября 2011 на Wayback Machine. Kaiser Permanente.
- ↑ U.S. Congressional Budget Office, "Technological Change and the Growth of Health Care Spending, " Архивная копия от 27 декабря 2011 на Wayback Machine January 2008
- ↑ Gerard F. Anderson, Uwe E. Reinhardt, Peter S. Hussey and Varduhi Petrosyan, «It’s The Prices, Stupid: Why The United States Is So Different From Other Countries» Архивная копия от 23 ноября 2010 на Wayback Machine, Health Affairs, Volume 22, Number 3, May/June 2003. Retrieved February 27, 2008.
- ↑ Sennholz, Hans. Why is Medical Care so Expensive? Архивная копия от 16 ноября 2014 на Wayback Machine. August 22, 2006.
- ↑ Marc L. Berk and Alan C. Monheit, «The Concentration Of Health Care Expenditures, Revisited» Архивная копия от 26 октября 2010 на Wayback Machine, Health Affairs, Volume 20, Number 2, March/April 2001. Retrieved February 27, 2008.
- ↑ Micah Hartman, Aaron Catlin, David Lassman, Jonathan Cylus and Stephen Heffler, «U.S. Health Spending By Age, Selected Years Through 2004» Архивная копия от 13 мая 2009 на Wayback Machine, Health Affairs web exclusive, November 6, 2007. Retrieved February 27, 2008.
- ↑ Vanessa Fuhrmans, "Consumers Cut Health Spending, As Economic Downturn Takes Toll, " Архивная копия от 23 мая 2012 на Wayback Machine The Wall Street Journal, September 22, 2008
- ↑ "Long term care costs rise across the board from 2008 to 2009" (PDF). metlife.com. 2009-10-27. Архивировано (PDF) 13 января 2013.
- ↑ 1 2 3 Палата представителей США одобрила реформу здравоохранения Архивная копия от 28 марта 2017 на Wayback Machine // Lenta.ru
- ↑ Америка: Обама изложил суть реформы здравоохранения Архивная копия от 28 ноября 2011 на Wayback Machine // Lenta.ru:
- ↑ 1 2 3 4 здравоохранение США // rosmedportal.comАрхивная копия от 6 мая 2016 на Wayback Machine















