Поддиафрагмальный абсцесс
Поддиафрагмальный абсцесс (лат. abscessus subdiaphragmaticus; синонимы: субдиафрагмальный абсцесс, инфрадиафрагмальный абсцесс[1]) — скопление гноя под диафрагмой (в поддиафрагмальном пространстве).
Наиболее часто возникает в качестве осложнения острых воспалительных заболеваний органов брюшной полости, в частности: острого аппендицита, острого холецистита, перфорации полого органа, перитонита.[2]
Клиническая картина
Поддиафрагмальные абсцессы характеризуются полиморфной клинической картиной. Она зависит от:[1]
- локализации абсцесса,
- его размеров,
- наличия газа в полости абсцесса,
- симптомов заболевания, на фоне которого возник поддиафрагмальный абсцесс,
- применения антибиотиков (на фоне которых многие симптомы нередко становятся стертыми, а течение — атипичным).
Внутрибрюшинное расположение поддиафрагмального абсцесса наблюдается в 90-95 % случаев. По данным W. Wolf (1975), в 70,1 % случаев абсцессы располагались в правом отделе внутрибрюшинной части поддиафрагмального пространства, в 26,5 % — в левом отделе, а в 3,4 % случаев наблюдалась двусторонняя локализация.[1]
Преобладают симптомы острого либо подострого гнойно-септического процесса;[1] в частности, возможна высокая лихорадка с ознобами, соответствующая локализация болей. Возможно выявление сочувственного выпота в плевральной полости с соответствующей стороны.[2]
Диагностика
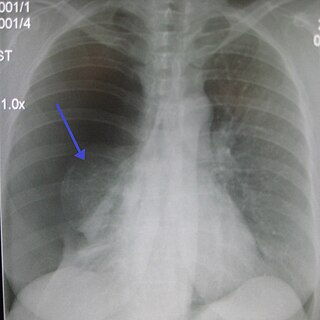
Помимо клинической картины и характерных для воспаления изменений в лабораторных показателях, диагностическую ценность имеют визуализационные исследования. Наиболее информативным методом является компьютерная томография области диафрагмы, поскольку этот метод позволяет четко выяснить анатомические особенности расположения абсцесса и выбрать правильный доступ. Ультразвуковое исследование позволяет выявить жидкостное содержимое в полости абсцесса. При рентгенологическом исследовании отмечают ограничение подвижности диафрагмы с соответствующей стороны, выпот в соответствующем плевральном синусе.
Лечение
Консервативное лечение (назначение антибиотиков, дезинтоксикационная терапия, лечение заболевания, которое послужило причиной абсцесса) проводится либо при сомнениях в диагнозе, либо в качестве предоперационной подготовки. После уверенного диагноза поддиафрагмальный абсцесс должен быть вскрыт и дренирован. Доступ, которым вскрывают абсцесс, в значительной степени определяется его локализацией и наличием сопутствующих осложнений.[1]
Внесерозные доступы
При наличии соответствующей возможности, оптимальным выбором является внесерозный (т. е. внеплевральный и внебрюшинный доступ). По данным ряда авторов (опубликованных в работах с 1938 по 1955 гг.), летальность при внесерозном доступе составляла от 11 до 20,8%, а при транссерозном (то есть, трансплевральном или трансперитонеальном) - от 25 до 35,8%.[3]
Передний внесерозный субкостальный доступ
Передний внебрюшинный субкостальный доступ предложен P. Clairmont и применяется для вскрытия передневерхних правосторонних поддиафрагмальных абсцессов. При этом доступе разрез выполняют чуть ниже реберной дуги параллельно ей, начиная от латеральной границы прямой мышцы живота, на ширину, позволяющую ввести руку. Послойно рассекают ткани до париетальной брюшины, после чего её тупым способом отслаивают от внутренней поверхности диафрагмы в поисках абсцесса.[1] Абсцесс характеризуется плотной стенкой; после его обнаружения выполняют его вскрытие и дренирование.
Трансплевральные доступы
Transperitoneal accesses
Чрескожное пункционное дренирование под контролем визуализационных методов
С появлением возможностей визуализации чаще стали применяться пункции абсцесса с дренированием[4].
Примечания
- ↑ 1 2 3 4 5 6 Статья «Поддиафрагмальный абсцесс» в Большой медицинской энциклопедии.
- ↑ 1 2 Статья «Поддиафрагмальный абсцесс» в Большой советской энциклопедии.
- ↑ H. C. Nohl. Subphrenic suppuration and its complications. Postgrad. Med. J., March 1963, no. 39, pp. 138-147
- ↑ Современные особенности диагностики и лечения при поддиафрагмальных абсцессах. cyberleninka.ru. Дата обращения: 29 июля 2021. Архивировано 29 июля 2021 года.