Синдром Рейтера
| Синдром Рейтера | |
|---|---|
 | |
| МКБ-11 | FA11.2 |
| МКБ-10 | M02 |
| МКБ-9 | 099.3 |
| DiseasesDB | 29524 |
| eMedicine | med/1998 |
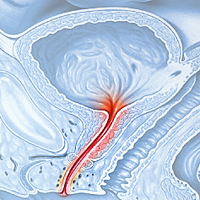
Синдром Рейтера (синдром Фиссенже — Леруа — Рейтера, уретроокулосиновиальный синдром, болезнь Рейтера) — генетически обусловленный синдром, который после протекания некоторых острых инфекционных заболеваний мочеполовых органов или кишечника, вызывает дополнительные клинические проявления, как уретрит, конъюнктивит и реактивный артрит.
История
Синдром был известен ещё во времена Гиппократа. Некоторые авторы считают, что первое подробное описание симптомов принадлежит одному из врачей Христофора Колумба в 1496 г. На протяжении XVI—XIX веков также описывались случаи синдрома Рейтера. В России первые описания синдрома были представлены в 1900 г. В. Станиславским[1]. Позже в 1916 году, в годы Первой Мировой войны, заболевание было описано Рейтером и независимо от него Фиссенже и Леруа при осмотре военнослужащих во времена эпидемических вспышек кишечных инфекций[2].
Этиология и патогенез
Этиология и патогенез заболевания точно не определены. Происхождение синдрома Рейтера в основном считается результатом некоторых урогенных и энтерогенных инфекций и генетической предрасположенности.
Синдром Рейтера может развиться в результате острого энтероколита, возникающий в свою очередь шигеллами, сальмонеллами или иерсиниями, или заражения хламидиями[2].
Эпидемиология
Развивается, как правило, у генетически предрасположенных людей в молодом возрасте (20—40 лет), преимущественно у мужчин. Известны единичные случаи заболевания у детей.
Диагностика
Диагноз при наличии характерной для синдрома триады из уретрита, конъюнктивита и реактивного артрита не составляет труда поставить, но при отсутствии или слабой выраженности одного из симптомов может затруднить постановку диагноза. Проводятся пиурия, исследование предстательной железы и её секрета для выявления воспалений. Изменения состояния синовиальной жидкости, состава сыворотки крови больного и биохимической активности — все они также играют роль в определении диагноза[2].
Клиническая картина
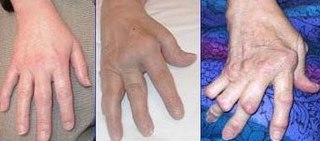
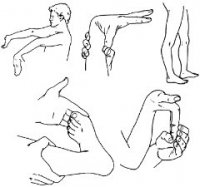
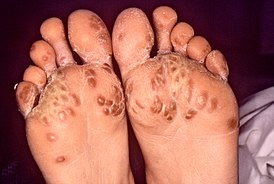
Болезнь начинает протекать главным образом с уретрита, быстро проходящего конъюнктивита, поражения кожи и слизистых оболочек. Через 1-4 недели после возникновения этих симптомов также проявляется артрит суставов стоп, зачастую сопровождающийся характерной лихорадкой с ознобом, отёком пальцев ног и изменением цвета кожи стоп на багрово-синюшный. Суставы рук сравнительно редко поражаются артритом. Может наблюдаться атрофия мышц у поражённых артритом близлежащих суставов[2].
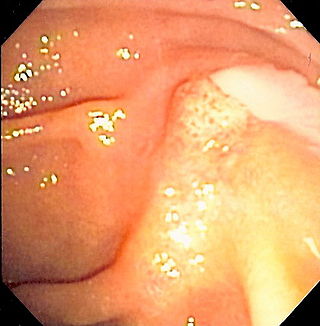
Среди других симптомов могут быть также иридоциклит, вследствие конъюнктивита, проблемы с сердечным ритмом, псориазоподобная сыпь, в некоторых случаях безболезненная эрозия слизистых оболочек[2].
Синдром Рейтера зачастую длится 3-6 месяца, и оканчивается полным выздоровлением. Возможен рецидив при сохранении инфекционного очага в мочеполовых органах.
Лечение
Лечение сопровождается ликвидацией возбудителя, предшествующей синдрому, болезни, принятием нестероидных противовоспалительных средств, в некоторых случаях тетрациклина или глюкокортикостероидов.
Профилактика
Первичная профилактика должна состоять в соблюдении мер санитарии и гигиены, и в полноценном лечении уретрита, возможного цистита и заболеваний женских половых органов. При наличии хламидийной инфекции мочеполовых путей у больного необходимо обследование и лечение тех, кто вступал в половой контакт с больным.
Примечания
- ↑ Федотов Валерий Павлович. Болезнь Рейтера (история, этиология, эпидемиология, патогенез, клиника и течение, поражение кожи, глаз, опорно-двигательного аппарата и других органов). Клиническая лекция. (рус.). Cyberleninka, Журнал Дерматовенерология. Косметология. Сексопатология (2016). Дата обращения: 24 июня 2020. Архивировано 19 октября 2021 года.
- ↑ 1 2 3 4 5 РЕЙТЕРА БОЛЕЗНЬ — Большая Медицинская Энциклопедия. xn--90aw5c.xn--c1avg. Дата обращения: 13 августа 2019. Архивировано 25 января 2021 года.