Синдром Рейфенштейна
| Синдром Рейфенштейна | |
|---|---|
 Трёхмерная модель рецептора к андрогенам. | |
| МКБ-10 | E34.52 |
| МКБ-9 | 259.52 |
| OMIM | 312300 |
| DiseasesDB | 29662 |
| MedlinePlus | 001169 |
| eMedicine | ped/2222 |
| MeSH | D013734 |
Синдро́м Рейфенште́йна (синдром частичной нечувствительности к андрогенам (СЧНкА)) — состояние, которое приводит к частичной неспособности клеток организма реагировать на андрогены[1][2][3]. Тип наследования — Х-сцепленное рецессивное. Частичная невосприимчивость клетки к присутствию андрогенных гормонов нарушает маскулинизацию мужских половых органов у развивающегося плода, а также развитие вторичных половых признаков у мужчин в период полового созревания, но не оказывает существенного влияния на развитие женских половых органов[3][4]. Таким образом, нечувствительность к андрогенам клинически значима только тогда, когда она встречается у генетических мужчин (то есть у людей с Y-хромосомой или, более конкретно, с геном SRY)[1]. Клинические признаки включают гениталии неопределенного типа при рождении и первичную аменорею с клитомегалией. Мюллеровых структур у пациента нет.
СЧНкА является одной из трех категорий синдрома нечувствительности к андрогенам (СНкА), поскольку СНкА дифференцируется в зависимости от степени маскулинизации половых органов: синдром полной нечувствительности к андрогенам (когда наружные гениталии имеют женский фенотип); синдром легкой нечувствительности к андрогенам (когда наружные гениталии имеют мужской фенотип) и синдром частичной нечувствительности к андрогенам (когда наружные гениталии частично, но не полностью, маскулинизированы)[2][1][5][6][7][8][9][10][11]. Синдром нечувствительности к андрогенам — это наиболее частая причина гениталий промежуточного типа у людей с кариотипом 46.XY[12].
Существуют разные мнения о методах лечения пациентов с СЧНкА. Лечение может включать необратимые и далеко идущие хирургические операции, такие как гонадэктомия, а также заместительную гормональную терапию или вагинопластику.
Симптомы
Для постановки диагноза используется шкала Куигли[2][13] СЧНкА диагностируется, когда степень андрогенной нечувствительности у индивидуума с кариотипом 46, XY достаточно велика, чтобы частично предотвратить маскулинизацию гениталий, но не настолько велика, чтобы полностью её предотвратить[1][2][14][15]. Это включает любой фенотип, возникающий в результате нечувствительности к андрогенам, когда гениталии частично, но не полностью маскулинизированы. Состояние обычно выявляется во время клинического обследования при рождении, и, следовательно, диагноз СЧНкА может быть поставлен сразу во младенчестве как часть дифференциально-диагностического обследования[16][17].
Распространена недостаточная вирилизация в пубертатный период, включая гинекомастию и недостаточное развитие волос на теле[18]. Фаллическая структура варьируется от полового члена с различной степенью уменьшения размера и гипоспадией до слегка увеличенного клитора[1][2][3]. Вольфианские структуры (эпидидимиды, семявыносящие протоки и семенные пузырьки), как правило, частично или полностью развиты[2]. Простата, как правило, недоразвита[19][20]. Были зарегистрированные случаи наличия у пациента мюллеровых производных структур[21][22].
Гонады у людей с СЧНкА являются яичками, независимо от фенотипа[2]; на эмбриональной стадии развития яички образуются в андроген-независимом процессе, который происходит из-за влияния гена SRY на Y-хромосоме[23][24]. Крипторхизм является распространенным явлением[1][2], и несет с собой 50% риск развития злокачественных опухолей зародышевых клеток[25]. Если яички расположены внутриутробно, все же может существовать значительный риск развития злокачественных клеток, но ещё не было опубликовано исследований, которые бы позволили оценить этот риск[25].
Преимущественно мужские фенотипы различаются по степени недомаскулинизации гениталий и включают микропенис, chordee, bifidscrotum и / или псевдовагинальную перинеоскротальную гипоспадию[1][14][26]. Импотенция может быть довольно распространенной, в зависимости от фенотипических особенностей; в одном исследовании из 15 мужчин с СЧНкА, 80% опрошенных указали, что у них была некоторая степень импотенции[19][27][28][29][30]. Преимущественно женские фенотипы включают разную степень слияния половых губ и клиторомегалию[3]. Фенотипы с промежуточными состояниями включают фаллические структуры, которые является промежуточными между клитором и пенисом, и одно отверстие, которое соединяется как с мочеиспускательным каналом, так и с влагалищем (то есть с урогенитальным синусом)[3]. При рождении, возможно, не удастся сразу же дифференцировать внешние гениталии людей с СЧНкА как мужские или женские[1][31], хотя большинство людей с СЧНкА воспитывают как мужчин[1].
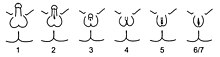
Учитывая широкое разнообразие фенотипов, связанных с СЧНкА, диагноз часто уточняется путем оценки маскулинизации гениталий при помощи шкалы Куигли[2][3].
- Степень 2, самая легкая форма СЧНкА, характеризуется преимущественно мужским фенотипом, который характеризуется незначительными признаками нечувствительности к андрогенам, такими как изолированная гипоспадия[1][3]. Гипоспадия может проявляться с частично сформированным каналом от отверстия уретры до головки[3][32]. До недавнего времени считалось, что изолированный микропенис не является проявлением СЧНкА[1]. Однако, в 2010 году были зарегистрированы два случая СЧНкА с изолированным микропенисом[33].
- Степень 3, наиболее распространенная фенотипическая форма СЧНкА[1][27], характеризуется преимущественно мужским фенотипом, который более выражен в недостаточной степени маскулинизации и обычно проявляется микропенисом и псевдовагинальной перинеоскротальной гипоспадией с bifidscrotum[3].
- 4-й класс представлен неоднозначным фенотипом, включая фаллическую структуру, которая является промежуточной между клитором и пенисом[3]. Мочеиспускательный канал обычно открывается в общий канал с влагалищем (то есть с урогенитальным синусом)[3].
- Степень 5, форма СЧНкА с наибольшей степенью нечувствительности к андрогенам, имеет преимущественно женский фенотип, включая отдельные уретральные и вагинальные отверстия, но также демонстрирует признаки легкой маскулинизации, включая легкую клиторомегалию и / или частичное слияние губ[1][3].
Раньше ошибочно считалось, что люди с СЧНкА всегда бесплодны. Однако, опубликован как минимум один отчет о случаях СЧНкА с описанием фертильных мужчин, которые соответствуют критериям СЧНкА 2 степени (микропенис, гипоспадия полового члена и гинекомастия)[34].
Сопутствующее заболевание
Все формы андрогенной нечувствительности связаны с бесплодием, хотя были зарегистрированы исключения как для легкой, так и для частичной форм[4][5][7][34][35][36].
СЧНкА связан с 50% риском злокачественных новообразований половых клеток, когда яички не опущены[25]. Если яички расположены внутриутробно, все же может существовать значительный риск развития злокачественных клеток[25]. Некоторые мужчины с СЧНкА могут испытывать сексуальную дисфункцию, включая импотенцию[20][27][28][29][30]. Несколько АР мутаций, которые вызывают СЧНкА, также связаны с раком простаты[37][38] и молочной железы[32][39].
Гипоплазия влагалища, относительно частое явление при СПНкА и некоторых формах СЧНкА[40][41], связана с сексуальными трудностями, включая трудности с проникновением во влагалище и диспареунию[41][42].
Есть признаки того, что люди с интерсекс-состоянием могут быть более склонны к психологическим трудностям, по крайней мере, частично из-за родительских взглядов и поведения[43]. Профилактическое долгосрочное психологическое консультирование для родителей, а также для затронутых лиц должно быть начато во время диагностики. Более поздние исследования, основанные на опросах людей с интерсекс-вариациями, указывают на необходимость большей защиты семьи от вмешательства и большей поддержки семьи[44].
Считается, что продолжительность жизни не зависит от СНкА[1].
Лечение
Лечение СЧНкА в настоящее время ограничивается симптоматическим лечение; методы для исправления неправильного белка рецептора андрогена, который является результатом мутации гена АР, в настоящее время недоступны. Области лечения включают выбор пола, генитопластику, гонадэктомию в связи с риском опухоли, заместительную гормональную терапию и генетическое и психологическое консультирование. По-прежнему часто проводятся несогласованные с пациентом хирургические вмешательства, однако увеличивается количество свидетельств появления психологических травм от таких действий[44].
Выбор пола
Решение о том, воспитывать ли человека с СЧНкА в качестве мальчика или девочки, может быть не очевидным; 3 и 4 стадии, в частности, обладают фенотипом, который может быть трудно классифицировать как преимущественно мужской или женский, а некоторые стадии будут неспособны к вирилизации в период полового созревания[1][27][31]. Родители таких новорожденного должны избегать поспешно сделанного гендерного выбора[25]. В старых руководствах не рекомендуется ждать, пока ребенок сможет принять решение самостоятельно[25]. Считалось, что ключевые значение, связанные с выбором пола имеет вид гениталий[25], степень, в которой ребенок может вирилизироваться в период полового созревания[2], возможные варианты хирургии и сексуальную функцию гениталий после проведения операций[28][40][45], сложность генитопластики[25], потенциал фертильности[25], и прогнозируемая гендерная идентичность ребенка[46]. Однако, в последнее время медицинское сообщество считает необходимым учитывать интересы самих интерсекс-людей[47].
На психосексуальное развитие влияют многие факторы, в том числе время, количество и тип воздействия андрогенов, функциональность рецепторов и окружающая среда, и поэтому их трудно предсказать[45][46][48][49][50][51]. Гендерная идентичность начинает развиваться в возрасте до 3 лет[52], хотя самый ранний возраст, в котором она может быть надежно оценена, еще не определен[25]. Приблизительно 25% людей с СЧНкА недовольны назначенным им полом, независимо от того, воспитывались ли они как мужчины или женщины[20]. В одном исследовании сообщается, что людей с кариотипом 46,XY, родившиеся с микропенисом и без гипоспадии, лучше воспитывать как мужчин, однако есть зафиксированные случаи успешного выбора для таких людей женского пола[53]. Исследования с участием более промежуточных фенотипических форм СЧНкА менее однозначны[20][27]. Известно, что гомосексуальность (по отношению к назначенному полу)[14] и гендерная дисфория[25] чаще встречаются у людей с СЧНкА. Если ребенок действительно выражает гендерную дисфорию, следует обратиться к психологу, имеющему опыт ведения интерсекс-пациентов[25]. Если чувство гендерной дисфории сохраняется, следует приступить к смене пола[25].
Способность к вирилизации можно оценить путем измерения ответа на экзогенные андрогены; в некоторых исследованиях измеряли рост фаллоса в ответ на экзогенный тестостерон[31] или дигидротестостерон[4], в то время как в других исследованиях измеряли изменение связывающего половые гормоны глобулина в ответ на искусственный андроген станозолол для оценки чувствительности к андрогенам[54][55]. Некоторые эксперты предупреждают, что еще предстоит доказать, что хороший ответ на экзогенные андрогены у новорожденных является хорошим предиктором андрогенного ответа в период полового созревания[2]. Если мутация в гене АР обнаружена, важно определить, является ли мутация наследственной или de novo (то есть соматической мутацией); определенное количество андрогенного рецептора wild-type будет присутствовать в случаях соматической мутации, которая может вызывать вирилизацию в период полового созревания[31]. Исследование фибробластов кожи половых органов[3][56] и тест на стимуляцию хорионическим гонадотропином (ХГЧ) у человека[12] также могут предоставить информацию, полезную для оценки способности к вирилизации.
Генитопластика
Генитопластика, в отличие от выбора пола, может быть необратимой[57], и нет никаких гарантий, что гендерная идентичность взрослых будет совпадать с назначением полом, несмотря на хирургические вмешательства и операции на гениталиях. За последние несколько десятилетий профессионалы, группы самопомощи и интерсекс-люди представили различные мнения по поводу необходимости генитопластики[2][58]. Необходимо учитывать, какие условия оправдывают генитопластику, степень и тип генитопластики, которую следует применять, когда следует проводить генитопластику, и каковы должны быть цели генитопластики[20][25][45][46][59]. Сам по себе выбор пола не обозначает необходимость немедленной генитопластики; в некоторых случаях хирургическое вмешательство может быть отложено, чтобы позволить ребенку достичь возраста и зрелости, достаточных для участия в таких решениях[57]. Некоторые исследования предполагают, что ранние операции все еще могут давать удовлетворительные результаты[20][60], в то время как другие показывают, что это маловероятно[59]. Даже операции, которые планируются как одноразовая процедуры, часто приводят к необходимости дополнительных операций в последующем[59]. Рубцы и потеря тканей в результате повторных хирургических процедур вызывают особую озабоченность в связи с предполагаемым негативным влиянием на сексуальную жизнь человека[20].
Хотя считается, что феминизирующая генитопластика, как правило, проще для достижения приемлемого результата и приводит к меньшим урологическим трудностям[59], нет никаких доказательств того, что такая генитопластика приводит к лучшему психосоциальному результату[45]. В одном исследовании[20] лица с СЧНкА 3-й стадии, которые были воспитаны мужчинами, оценивали свой образ тела и сексуальную функцию так же, как и те, кто были воспитаны женщинами, даже при том, что у них чаще были гениталии, которые были аномальными по размеру и внешнему виду; более половины участников мужского пола имели длину вытянутого полового члена, которая была ниже в 2,5 раза чем средней показатель, в то время как только 6% участников женского пола имели укороченное влагалище в зрелом возрасте, а участвующие врачи дали более низкую оценку результатам маскулинизирующей генитопластики, чем феминизирующей. Участники мужского и женского пола назвали свои гениталии главным фактором, способствующим их неудовлетворенности своим телом. В двух более крупных исследованиях[61][62] общим предиктором смены пола была стигматизация, связанная с наличием интерсекс-черт.
Результат маскулинизирующей генитопластики зависит от количества эректильной ткани и степени гипоспадии[25]. Процедуры включают коррекцию искривления полового члена и хорды, реконструкцию мочеиспускательного канала, коррекцию гипоспадии, орхидопексию и удаление остатков мюллеровых протоков, чтобы предотвратить инфекции и недержание[1][63]. В случаях успешной неофаллопластики во взрослом возрасте, может быть вставлен эректильный протез, хотя это имеет высокий риск к развитию осложнений[25]. Могут потребоваться дополнительные операции для коррекции послеоперационных осложнений, таких как стеноз анастомоза между нативной уретрой и трансплантатом, уретральные свищи и др[63]. Успешная маскулинизирующая генитопластика, проводимая у пациентов с СЧНкА 3 стадии, часто требует многократных операций[20].
Если феминизирующая генитопластика выполняется в младенчестве, в период полового созревания необходимы дополнительные операции[64]. Процедуры включают уменьшение клитора, лабиапластику, восстановление общего урогенитального синуса, вагинопластику и расширение влагалища нехирургическими методами[25][41][45][64]. Операция по уменьшению клитора сопряжена с риском некроза[64], а также с риском нарушения половой функции гениталий[45] и, следовательно, не должна проводиться при менее выраженной клиторомегалии[25]. Клиторальная хирургия должна быть сосредоточена на функции, а не на внешнем виде, с осторожностью, чтобы сохранить эректильную функцию и иннервацию клитора[25]. Если СЧНкА представляет общий урогенитальный синус, Американская академия педиатрии в настоящее время рекомендует проводить операцию по отделению мочеиспускательного канала от влагалища в раннем возрасте[65]. Как и в случае с СПНкА, расширение влагалища с использованием нехирургическим методов должно быть рассматриваться как более приоритетный метод по сравнению с хирургическими методами создания неовлагалища, при этом, какой бы метод не был выбран, он не должен выполняться до наступления половой зрелости[25][41]. Осложнения феминизирующей генитопластики могут включать стеноз влагалища, стеноз мочевого прохода, вагинально-уретральный свищ, травмы мочевыводящих путей и повторную клиторомегалию[41]. Успешная феминизирующая генитопластика, проводимая на людях с СЧНкА 3 степени, часто требует многократных операций, хотя для успешной маскулинизирующей генитопластики обычно требуется больше операций[20].
Для создания неовлагалища, было разработано множество методов, поскольку ни один из них не является идеальным[41]. Хирургическое вмешательство следует рассматривать только после того, как нехирургические методы не дали удовлетворительного результата[41]. Неовагинопластика может быть выполнена с использованием кожных трансплантатов, сегмента кишечника, подвздошной кишки, брюшины[66][67], слизистой оболочки щеки, амниона или твёрдой мозговой оболочки[41][68][69]. Успех таких методов должен определяться сексуальной функцией, а не только длиной влагалища, как это делалось в прошлом[68]. Использование сегментов подвздошной кишки или слепой кишки может быть проблематичным из-за более короткой брыжейки, что может вызвать стеноз[68]. Неовагина из сигмовидной ободочной кишки считается самосмазывающейся, без избыточного выделения слизи, по сравнению с неовагиной из тонкой кишки[68]. Вагинопластика может привести к образованию рубцов, что требует дополнительных операций для исправления. Бужирование необходимо в послеоперационном периоде для предотвращения образования рубцов[41][40]. Другие осложнения включают травмы мочевого пузыря и кишечника[41]. Необходимы ежегодные осмотры, так как неовагинопластика несет в себе риск развития карциномы[41], хотя рак неовагины встречается редко[68][69]. До полового созревания не следует проводить ни неовагинопластику, ни расширение влагалища[25][41].
Гонадэктомия
При СЧНкА, в случае когда присутствует крипторхизм, советуют проводить гонадэктомию из-за высокого (50%) риска злокачественных заболеваний половых клеток[25]. Риск малигнизации, когда яички расположены в мошонке, неизвестен; текущая рекомендация состоит в том, чтобы сделать биопсию яичек в период полового созревания, а в последующем регулярно обследоваться. Заместительная гормональная терапия необходима после гонадэктомии и должна изменяться с течением времени для воспроизведения уровней гормонов, естественным образом присутствующих в организме на различных стадиях полового созревания[25]. Искусственно вызванное половое созревание приводит к такому же, нормальному развитию вторичных половых признаков, скачка роста и накоплению минералов в костях[25]. Женщины с СЧНкА могут иметь тенденцию к дефициту минерализации костей, хотя считается, что это явление распространено меньше, чем обычно при СПНкА. Метод лечения как и при СПНкА[70].
Гормональная заместительная терапия
Для лечения недостаточной вирилизации у некоторых[71], но не у всех[72] мужчин с СЧНкА, используется тестостерон, несмотря на наличие надфизиологического уровня тестостерона на начало лечения[71][73]. Варианты лечения включают трансдермальные гели или пластыри, пероральный или инъекционный ундеканоат тестостерона[англ.], другие инъецируемые сложные эфиры тестостерона, гранулы тестостерона или buccal testosterone systems[74]. Для достижения желаемого физиологического эффекта могут потребоваться супрафизиологические дозы[71][25][75], которых трудно достичь с помощью препаратов инъекционного тестостерона. Добавление экзогенного тестостерона у мужчин без СЧНкА может вызывать различные нежелательные побочные эффекты, включая гипертрофию предстательной железы, полицитемию, гинекомастию, алопецию, акне и подавление гипоталамо-гипофизарно-гонадной оси, что приводит к уменьшению количества гонадотропинов (то есть лютеинизирующего гормона и фолликулостимулирующий гормон) и сперматогенный дефект[76][77]. Эти эффекты могут вообще не проявляться у мужчин с СНкА или могут проявляться только при значительно более высокой концентрации тестостерона, в зависимости от степени нечувствительности к андрогенам[71][72][73]. Те, кто проходит терапию высокими дозами андрогенов, должны наблюдаться у врачей на предмет безопасности и эффективности лечения, включая регулярные обследования молочной железы[71] и простаты[76]. У некоторых людей с СЧНкА достаточно высокое количество сперматозоидов для того, чтобы стать биологическим родителем. Был опубликован по крайней мере, один отчет о случаях заболевания с описанием фертильных мужчин, которые соответствуют критериям СЧНкА 2 степени (микропенис, гипоспадия и гинекомастия)[34]. Был опубликован по крайней мере один отчет о случаях заболевания, в котором документируется эффективность лечения низкого количества сперматозоидов тамоксифеном у людей с СЧНкА[78]. В нескольких публикациях указывалось, что лечение тестостероном может скорректировать низкое количество сперматозоидов у мужчин с СЛНкА[1][75].
Психологическая помощь
В зависимости от фенотипических особенностей, импотенция и другие сексуальные проблемы, такие как анэякуляция или сексуальные дисфункции, могут быть довольно частыми среди людей с СЧНкА[19][27][28][29][30], но не обязательно указывают на низкое либидо[25][27]. Группы поддержки для людей с СЧНкА могут помочь таким людям, создав более комфортную обстановку для обсуждения такого рода проблем[25]. Некоторые люди с СЧНкА могут стараться избегать интимных отношений из-за страха отторжения; индивидуальная терапия может помочь некоторым преодолеть социальную тревогу и восстановить фокус на межличностных отношениях, а не только на сексуальной функции[25].
Общество
Sentencia SU-337/99
В постановлении SU-337/99 от 12 мая 1999 года Европейский суд изменил ранее принятое решение об информированном согласии на операции на половых органах у детей. Суд вынес решение по делу восьмилетнего ребёнка с неопределенными гениталиями и синдромом нечувствительности к андрогенам, воспитанного девочкой. Врачи рекомендовали феминизирующие операции, включая гонадэктомию, вагинопластику и клиторопластику до наступления половой зрелости, но больница не стала работать без согласия Колумбийского института семейного благополучия и Управления общественных адвокатов. Мать возбудила дело против Института и Управления общественных адвокатов, стремясь предоставить альтернативное согласие. Мать утверждала, что «способность принимать решения наступит слишком поздно и помешает нормальному психологическому, физическому и социальному развитию ребенка»[79].
Суд отклонил иск матери. Это поставило под сомнение срочность дела, аргументированную медицинскими работниками. Защитники гражданских прав и меньшинство врачей высказались за отсрочку лечения из-за отсутствия доказательств и необратимого характера предлагаемых вмешательств. Суд отметил, что сторонников хирургических вмешательств было больше, чем противников, альтернативы хирургии были не совсем выполнимыми, и качество операций улучшилось, «делая менее вероятным, что сексуальная чувствительность будет разрушена; и медицинское сообщество улучшало общение с родителями»[79]. Тем не менее, некоторые врачи отказались отвечать на критику хирургии, в то время как другие сомневались в таком хирургическом подходе.
Суд установил, что конституционная защита права на свободное развитие личности означает, что автономия ребёнка увеличивается с возрастом, включая развитие гендерной идентичности и телесной осведомленности[80]. Суд постановил, что операции на половых органах не должны проводиться у детей старше пяти лет. Было установлено, что многопрофильные команды должны оценивать потребности детей в каждом отдельном случае[81][79][82].
(Ныне несуществующее) Intersex Society of North America заявило, что «решение суда существенно ограничивают способность родителей и врачей прибегать к операциям при рождении детей с неопределенными гениталиями»[83].
Известные люди
- Исходя из описаний, римский софист и философ Фаворин имел СЧНкА[84][85]
- Тони Бриффа, австралийский политик
- Шон Сайфа Уолл, американский интерсекс-активист
- Смол Люк, гонконгская интерсекс-активистка
- Элиана Рубашкин, новозеландская правозащитница родом из Колумбии
- Аник Сони, британский интерсекс-активист
См. также
Примечания
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 Hughes IA, Deeb A (December 2006). "Androgen resistance". Best Pract. Res. Clin. Endocrinol. Metab. 20 (4): 577–98. doi:10.1016/j.beem.2006.11.003. PMID 17161333
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 Galani A, Kitsiou-Tzeli S, Sofokleous C, Kanavakis E, Kalpini-Mavrou A (2008). "Androgen insensitivity syndrome: clinical features and molecular defects". Hormones (Athens). 7 (3): 217–29. doi:10.14310/horm.2002.1201. PMID 18694860
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 Quigley CA, De Bellis A, Marschke KB, el-Awady MK, Wilson EM, French FS (June 1995). "Androgen receptor defects: historical, clinical, and molecular perspectives". Endocr. Rev. 16 (3): 271–321. doi:10.1210/edrv-16-3-271. PMID 7671849
- ↑ 1 2 3 Giwercman YL, Nordenskjöld A, Ritzén EM, Nilsson KO, Ivarsson SA, Grandell U, Wedell A (June 2002). "An androgen receptor gene mutation (E653K) in a family with congenital adrenal hyperplasia due to steroid 21-hydroxylase deficiency as well as in partial androgen insensitivity". J. Clin. Endocrinol. Metab. 87 (6): 2623–8. doi:10.1210/jc.87.6.2623. PMID 12050225
- ↑ 1 2 Zuccarello D, Ferlin A, Vinanzi C, Prana E, Garolla A, Callewaert L, Claessens F, Brinkmann AO, Foresta C (April 2008). "Detailed functional studies on androgen receptor mild mutations demonstrate their association with male infertility". Clin. Endocrinol. 68 (4): 580–8. doi:10.1111/j.1365-2265.2007.03069.x. PMID 17970778
- ↑ Ferlin A, Vinanzi C, Garolla A, Selice R, Zuccarello D, Cazzadore C, Foresta C (November 2006). "Male infertility and androgen receptor gene mutations: clinical features and identification of seven novel mutations". Clin. Endocrinol. 65 (5): 606–10. doi:10.1111/j.1365-2265.2006.02635.x. PMID 17054461
- ↑ 1 2 Stouffs K, Tournaye H, Liebaers I, Lissens W (2009). "Male infertility and the involvement of the X chromosome". Hum. Reprod. Update. 15 (6): 623–37. doi:10.1093/humupd/dmp023. PMID 19515807
- ↑ Ozülker T, Ozpaçaci T, Ozülker F, Ozekici U, Bilgiç R, Mert M (January 2010). "Incidental detection of Sertoli-Leydig cell tumor by FDG PET/CT imaging in a patient with androgen insensitivity syndrome". Ann Nucl Med. 24 (1): 35–9. doi:10.1007/s12149-009-0321-x. PMID 19957213
- ↑ Davis-Dao CA, Tuazon ED, Sokol RZ, Cortessis VK (November 2007). "Male infertility and variation in CAG repeat length in the androgen receptor gene: a meta-analysis". J. Clin. Endocrinol. Metab. 92 (11): 4319–26. doi:10.1210/jc.2007-1110. PMID 17684052
- ↑ Kawate H, Wu Y, Ohnaka K, Tao RH, Nakamura K, Okabe T, Yanase T, Nawata H, Takayanagi R (November 2005). "Impaired nuclear translocation, nuclear matrix targeting, and intranuclear mobility of mutant androgen receptors carrying amino acid substitutions in the deoxyribonucleic acid-binding domain derived from androgen insensitivity syndrome patients". J. Clin. Endocrinol. Metab. 90 (11): 6162–9. doi:10.1210/jc.2005-0179. PMID 16118342
- ↑ Gottlieb B, Lombroso R, Beitel LK, Trifiro MA (January 2005). "Molecular pathology of the androgen receptor in male (in)fertility". Reprod. Biomed. Online. 10 (1): 42–8. doi:10.1016/S1472-6483(10)60802-4. PMID 15705293
- ↑ 1 2 S Ahmed, A Cheng, I Hughes. [https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1717906/ Assessment of the gonadotrophin-gonadal axis in androgen insensitivity syndrome] // Archives of Disease in Childhood. — 1999-4. — Т. 80, вып. 4. — С. 324—329. — ISSN 0003-9888. Архивировано 11 ноября 2020 года.
- ↑ Sultan C, Paris F, Terouanne B, Balaguer P, Georget V, Poujol N, Jeandel C, Lumbroso S, Nicolas JC (2001). "Disorders linked to insufficient androgen action in male children". Hum. Reprod. Update. 7 (3): 314–22. doi:10.1093/humupd/7.3.314. PMID 11392378
- ↑ 1 2 3 Oakes MB, Eyvazzadeh AD, Quint E, Smith YR (December 2008). "Complete androgen insensitivity syndrome--a review". J Pediatr Adolesc Gynecol. 21 (6): 305–10. doi:10.1016/j.jpag.2007.09.006. PMID 19064222
- ↑ Decaestecker K, Philibert P, De Baere E, Hoebeke P, Kaufman JM, Sultan C, T'Sjoen G (May 2008). "A novel mutation c.118delA in exon 1 of the androgen receptor gene resulting in complete androgen insensitivity syndrome within a large family". Fertil. Steril. 89 (5): 1260.e3–7. doi:10.1016/j.fertnstert.2007.04.057. PMID 17714709
- ↑ Lee PA, Brown TR, LaTorre HA (April 1986). "Diagnosis of the partial androgen insensitivity syndrome during infancy". JAMA. 255 (16): 2207–9. doi:10.1001/jama.255.16.2207. PMID 3959303
- ↑ Bhagabath B, Bradshaw KD (2008). "Non-surgical management of Müllerian anomalies". In Emre S, Aydin A (eds.). Non-Invasive Management of Gynecologic Disorders. Informa Healthcare. pp. 193–202. ISBN 978-0-415-41742-6
- ↑ Shkolny DL, Beitel LK, Ginsberg J, Pekeles G, Arbour L, Pinsky L, Trifiro MA (February 1999). "Discordant measures of androgen-binding kinetics in two mutant androgen receptors causing mild or partial androgen insensitivity, respectively". J. Clin. Endocrinol. Metab. 84 (2): 805–10. doi:10.1210/jc.84.2.805. PMID 10022458
- ↑ 1 2 3 Boehmer AL, Brinkmann O, Brüggenwirth H, van Assendelft C, Otten BJ, Verleun-Mooijman MC, Niermeijer MF, Brunner HG, Rouwé CW, Waelkens JJ, Oostdijk W, Kleijer WJ, van der Kwast TH, de Vroede MA, Drop SL (September 2001). "Genotype versus phenotype in families with androgen insensitivity syndrome". J. Clin. Endocrinol. Metab. 86 (9): 4151–60. doi:10.1210/jc.86.9.4151. PMID 11549642
- ↑ 1 2 3 4 5 6 7 8 9 10 Migeon CJ, Wisniewski AB, Gearhart JP, Meyer-Bahlburg HF, Rock JA, Brown TR, Casella SJ, Maret A, Ngai KM, Money J, Berkovitz GD (September 2002). "Ambiguous genitalia with perineoscrotal hypospadias in 46,XY individuals: long-term medical, surgical, and psychosexual outcome". Pediatrics. 110 (3): e31. doi:10.1542/peds.110.3.e31. PMID 12205281
- ↑ Tanaka Y, Matsuo N, Aya M, et al. (1995). "Persistent Müllerian duct remnants in three siblings with partial androgen insensitivity". Horumon to Rinsho. 43: 3–8.
- ↑ Mazur T (August 2005). "Gender dysphoria and gender change in androgen insensitivity or micropenis". Arch Sex Behav. 34 (4): 411–21. CiteSeerX 10.1.1.586.7462. doi:10.1007/s10508-005-4341-x. PMID 16010464
- ↑ Achermann JC, Jameson JL (2006). "Disorders of sexual differentiation". In Hauser SL, Kasper DL, Fauci AS, Braunwald E, Longo DL (eds.). Harrison's endocrinology. New York: McGraw-Hill Medical Pub. Division. pp. 161–172. ISBN 978-0-07-145744-6.
- ↑ Simpson JL, Rebar RW (2002). Hung, Wellington, Becker, Kenneth L., Bilezikian, John P., William J Bremner (eds.). Principles and Practice of Endocrinology and Metabolism. Hagerstwon, MD: Lippincott Williams & Wilkins. pp. 852–885. ISBN 978-0-7817-4245-0.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 I A Hughes, C Houk, S F Ahmed, P A Lee, LWPES1/ESPE2 Consensus Group. Consensus statement on management of intersex disorders // Archives of Disease in Childhood. — 2006-7. — Т. 91, вып. 7. — С. 554—563. — ISSN 0003-9888. — doi:10.1136/adc.2006.098319. Архивировано 6 августа 2019 года.
- ↑ B Evans, I Hughes, C Bevan, M Patterson, J Gregory. [https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1717223/ Phenotypic diversity in siblings with partial androgen insensitivity syndrome] // Archives of Disease in Childhood. — 1997-6. — Т. 76, вып. 6. — С. 529—531. — ISSN 0003-9888. Архивировано 8 марта 2021 года.
- ↑ 1 2 3 4 5 6 7 Bouvattier C, Mignot B, Lefèvre H, Morel Y, Bougnères P (September 2006). "Impaired sexual activity in male adults with partial androgen insensitivity". J. Clin. Endocrinol. Metab. 91 (9): 3310–5. doi:10.1210/jc.2006-0218. PMID 16757528
- ↑ 1 2 3 4 Melo KF, Mendonca BB, Billerbeck AE, Costa EM, Inácio M, Silva FA, Leal AM, Latronico AC, Arnhold IJ (July 2003). "Clinical, hormonal, behavioral, and genetic characteristics of androgen insensitivity syndrome in a Brazilian cohort: five novel mutations in the androgen receptor gene". J. Clin. Endocrinol. Metab. 88 (7): 3241–50. doi:10.1210/jc.2002-021658. PMID 12843171
- ↑ 1 2 3 Deeb A, Jääskeläinen J, Dattani M, Whitaker HC, Costigan C, Hughes IA (October 2008). "A novel mutation in the human androgen receptor suggests a regulatory role for the hinge region in amino-terminal and carboxy-terminal interactions". J. Clin. Endocrinol. Metab. 93 (10): 3691–6. doi:10.1210/jc.2008-0737. PMID 18697867
- ↑ 1 2 3 Miller MA, Grant DB (September 1997). "Severe hypospadias with genital ambiguity: adult outcome after staged hypospadias repair". Br J Urol. 80 (3): 485–8. doi:10.1046/j.1464-410x.1997.00348.x. PMID 9313674
- ↑ 1 2 3 4 Köhler B, Lumbroso S, Leger J, Audran F, Grau ES, Kurtz F, Pinto G, Salerno M, Semitcheva T, Czernichow P, Sultan C (January 2005). "Androgen insensitivity syndrome: somatic mosaicism of the androgen receptor in seven families and consequences for sex assignment and genetic counseling". J. Clin. Endocrinol. Metab. 90 (1): 106–11. doi:10.1210/jc.2004-0462. PMID 15522944
- ↑ 1 2 Wooster R, Mangion J, Eeles R, Smith S, Dowsett M, Averill D, Barrett-Lee P, Easton DF, Ponder BA, Stratton MR (October 1992). "A germline mutation in the androgen receptor gene in two brothers with breast cancer and Reifenstein syndrome". Nat. Genet. 2 (2): 132–4. doi:10.1038/ng1092-132. PMID 1303262
- ↑ Amrit Bhangoo, Francoise Paris, Pascal Philibert, Francoise Audran, Svetlana Ten. Isolated micropenis reveals partial androgen insensitivity syndrome confirmed by molecular analysis // Asian Journal of Andrology. — 2010-07. — Т. 12, вып. 4. — С. 561—566. — ISSN 1008-682X. — doi:10.1038/aja.2010.6.
- ↑ 1 2 3 Chu J, Zhang R, Zhao Z, Zou W, Han Y, Qi Q, Zhang H, Wang JC, Tao S, Liu X, Luo Z (January 2002). "Male fertility is compatible with an Arg(840)Cys substitution in the AR in a large Chinese family affected with divergent phenotypes of AR insensitivity syndrome". J. Clin. Endocrinol. Metab. 87 (1): 347–51. doi:10.1210/jc.87.1.347. PMID 11788673
- ↑ Menakaya UA, Aligbe J, Iribhogbe P, Agoreyo F, Okonofua FE (May 2005). "Complete androgen insensitivity syndrome with persistent Mullerian derivatives: a case report". J Obstet Gynaecol. 25 (4): 403–5. doi:10.1080/01443610500143226. PMID 16091340
- ↑ Giwercman A, Kledal T, Schwartz M, Giwercman YL, Leffers H, Zazzi H, Wedell A, Skakkebaek NE (June 2000). "Preserved male fertility despite decreased androgen sensitivity caused by a mutation in the ligand-binding domain of the androgen receptor gene". J. Clin. Endocrinol. Metab. 85 (6): 2253–9. doi:10.1210/jc.85.6.2253. PMID 10852459
- ↑ Lund A, Juvonen V, Lähdetie J, Aittomäki K, Tapanainen JS, Savontaus ML (June 2003). "A novel sequence variation in the transactivation regulating domain of the androgen receptor in two infertile Finnish men". Fertil. Steril. 79 Suppl 3: 1647–8. doi:10.1016/s0015-0282(03)00256-5. PMID 12801573
- ↑ Evans BA, Harper ME, Daniells CE, Watts CE, Matenhelia S, Green J, Griffiths K (March 1996). "Low incidence of androgen receptor gene mutations in human prostatic tumors using single strand conformation polymorphism analysis". Prostate. 28 (3): 162–71. doi:10.1002/(SICI)1097-0045(199603)28:3<162::AID-PROS3>3.0.CO;2-H. PMID 8628719
- ↑ Lobaccaro JM, Lumbroso S, Belon C, Galtier-Dereure F, Bringer J, Lesimple T, Namer M, Cutuli BF, Pujol H, Sultan C (November 1993). "Androgen receptor gene mutation in male breast cancer". Hum. Mol. Genet. 2 (11): 1799–802. doi:10.1093/hmg/2.11.1799. PMID 8281139
- ↑ 1 2 3 Ismail-Pratt IS, Bikoo M, Liao LM, Conway GS, Creighton SM (July 2007). "Normalization of the vagina by dilator treatment alone in Complete Androgen Insensitivity Syndrome and Mayer-Rokitansky-Kuster-Hauser Syndrome". Hum. Reprod. 22 (7): 2020–4. doi:10.1093/humrep/dem074. PMID 17449508
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 Quint EH, McCarthy JD, Smith YR (March 2010). "Vaginal surgery for congenital anomalies". Clin Obstet Gynecol. 53 (1): 115–24. doi:10.1097/GRF.0b013e3181cd4128. PMID 20142648
- ↑ Minto CL, Liao KL, Conway GS, Creighton SM (July 2003). "Sexual function in women with complete androgen insensitivity syndrome". Fertil. Steril. 80 (1): 157–64. CiteSeerX 10.1.1.543.7011. doi:10.1016/S0015-0282(03)00501-6. PMID 12849818
- ↑ Slijper FM, Drop SL, Molenaar JC, de Muinck Keizer-Schrama SM (April 1998). "Long-term psychological evaluation of intersex children". Arch Sex Behav. 27 (2): 125–44. doi:10.1023/A:1018670129611. PMID 9562897
- ↑ 1 2 Tiffany Jones. Intersex and Families: Supporting Family Members With Intersex Variations // Journal of Family Strengths. — 2017-09-07. — Т. 17, вып. 2. — ISSN 2168-670X. Архивировано 18 августа 2019 года.
- ↑ 1 2 3 4 5 6 Minto CL, Liao LM, Woodhouse CR, Ransley PG, Creighton SM (April 2003). "The effect of clitoral surgery on sexual outcome in individuals who have intersex conditions with ambiguous genitalia: a cross-sectional study". Lancet. 361 (9365): 1252–7. doi:10.1016/S0140-6736(03)12980-7. PMID 12699952.
- ↑ 1 2 3 Meyer-Bahlburg HF (October 1999). "Gender assignment and reassignment in 46,XY pseudohermaphroditism and related conditions". J. Clin. Endocrinol. Metab. 84 (10): 3455–8. doi:10.1210/jc.84.10.3455. PMID 10522979
- ↑ Jones, Tiffany (2017). "Intersex and Families: Supporting Family Members With Intersex Variations". Journal of Family Strengths. 17 (2).
- ↑ Goy RW, Bercovitch FB, McBrair MC (December 1988). "Behavioral masculinization is independent of genital masculinization in prenatally androgenized female rhesus macaques". Horm Behav. 22 (4): 552–71. doi:10.1016/0018-506X(88)90058-X. PMID 3235069
- ↑ Wallen K (April 2005). "Hormonal influences on sexually differentiated behavior in nonhuman primates". Front Neuroendocrinol. 26 (1): 7–26. doi:10.1016/j.yfrne.2005.02.001. PMID 15862182.
- ↑ Moore CL (1992). "The role of maternal stimulation in the development of sexual behavior and its neural basis". Annals of the New York Academy of Sciences. 662: 160–77. doi:10.1111/j.1749-6632.1992.tb22859.x. PMID 1456637
- ↑ Wallen K (December 1996). "Nature needs nurture: the interaction of hormonal and social influences on the development of behavioral sex differences in rhesus monkeys". Horm Behav. 30 (4): 364–78. doi:10.1006/hbeh.1996.0042. PMID 9047263
- ↑ Martin CL, Ruble DN, Szkrybalo J (November 2002). "Cognitive theories of early gender development". Psychol Bull. 128 (6): 903–33. doi:10.1037/0033-2909.128.6.903. PMID 12405137
- ↑ Wisniewski AB, Migeon CJ, Gearhart JP, Rock JA, Berkovitz GD, Plotnick LP, Meyer-Bahlburg HF, Money J (2001). "Congenital micropenis: long-term medical, surgical and psychosexual follow-up of individuals raised male or female". Horm. Res. 56 (1–2): 3–11. doi:10.1159/000048083. PMID 11815721.
- ↑ Sinnecker GH, Hiort O, Nitsche EM, Holterhus PM, Kruse K (January 1997). "Functional assessment and clinical classification of androgen sensitivity in patients with mutations of the androgen receptor gene. German Collaborative Intersex Study Group". Eur. J. Pediatr. 156 (1): 7–14. doi:10.1007/s004310050542. PMID 9007482
- ↑ Sinnecker G, Köhler S (June 1989). "Sex hormone-binding globulin response to the anabolic steroid stanozolol: evidence for its suitability as a biological androgen sensitivity test". J. Clin. Endocrinol. Metab. 68 (6): 1195–200. doi:10.1210/jcem-68-6-1195. PMID 2723028
- ↑ Weidemann W, Linck B, Haupt H, Mentrup B, Romalo G, Stockklauser K, Brinkmann AO, Schweikert HU, Spindler KD (December 1996). "Clinical and biochemical investigations and molecular analysis of subjects with mutations in the androgen receptor gene". Clin. Endocrinol. 45 (6): 733–9. doi:10.1046/j.1365-2265.1996.8600869.x. PMID 9039340
- ↑ 1 2 Hughes IA (February 2008). "Disorders of sex development: a new definition and classification". Best Pract. Res. Clin. Endocrinol. Metab. 22 (1): 119–34. doi:10.1016/j.beem.2007.11.001. PMID 18279784
- ↑ Zucker KJ (February 2002). "Intersexuality and gender identity differentiation". J Pediatr Adolesc Gynecol. 15 (1): 3–13. doi:10.1016/S1083-3188(01)00133-4. PMID 11888804
- ↑ 1 2 3 4 Creighton SM, Minto CL, Steele SJ (July 2001). "Objective cosmetic and anatomical outcomes at adolescence of feminising surgery for ambiguous genitalia done in childhood". Lancet. 358(9276): 124–5. doi:10.1016/S0140-6736(01)05343-0. PMID 11463417
- ↑ Warne G, Grover S, Hutson J, Sinclair A, Metcalfe S, Northam E, Freeman J (June 2005). "A long-term outcome study of intersex conditions". J. Pediatr. Endocrinol. Metab. 18 (6): 555–67. doi:10.1515/jpem.2005.18.6.555. PMID 16042323
- ↑ Money J, Devore H, Norman BF (1986). "Gender identity and gender transposition: longitudinal outcome study of 32 male hermaphrodites assigned as girls". J Sex Marital Ther. 12 (3): 165–81. doi:10.1080/00926238608415404. PMID 3761370
- ↑ Money J, Norman BF (1987). "Gender identity and gender transposition: longitudinal outcome study of 24 male hermaphrodites assigned as boys". J Sex Marital Ther. 13 (2): 75–92. doi:10.1080/00926238708403881. PMID 3612827
- ↑ 1 2 Nihoul-Fékété C, Thibaud E, Lortat-Jacob S, Josso N (May 2006). "Long-term surgical results and patient satisfaction with male pseudohermaphroditism or true hermaphroditism: a cohort of 63 patients". J. Urol. 175 (5): 1878–84. doi:10.1016/S0022-5347(05)00934-1. PMID 16600787
- ↑ 1 2 3 Alizai NK, Thomas DF, Lilford RJ, Batchelor AG, Johnson N (May 1999). "Feminizing genitoplasty for congenital adrenal hyperplasia: what happens at puberty?". J. Urol. 161 (5): 1588–91. doi:10.1016/S0022-5347(05)68986-0. PMID 10210421
- ↑ American Academy of Pediatrics (April 1996). "Timing of elective surgery on the genitalia of male children with particular reference to the risks, benefits, and psychological effects of surgery and anesthesia". Pediatrics. 97 (4): 590–4. PMID 8632952
- ↑ Motoyama S, Laoag-Fernandez JB, Mochizuki S, Yamabe S, Maruo T (May 2003). "Vaginoplasty with Interceed absorbable adhesion barrier for complete squamous epithelialization in vaginal agenesis". Am. J. Obstet. Gynecol. 188 (5): 1260–4. doi:10.1067/mob.2003.317. PMID 12748495
- ↑ Jackson ND, Rosenblatt PL (December 1994). "Use of Interceed Absorbable Adhesion Barrier for vaginoplasty". Obstet Gynecol. 84(6): 1048–50. PMID 7970464
- ↑ 1 2 3 4 5 Breech LL (2008). "Complications of vaginoplasty and clitoroplasty". In Teich S, Caniano DA (eds.). Reoperative pediatric surgery. Totowa, N.J: Humana. pp. 499–514. ISBN 978-1-58829-761-7.
- ↑ 1 2 Steiner E, Woernle F, Kuhn W, Beckmann K, Schmidt M, Pilch H, Knapstein PG (January 2002). "Carcinoma of the neovagina: case report and review of the literature". Gynecol. Oncol. 84 (1): 171–5. doi:10.1006/gyno.2001.6417. PMID 11748997
- ↑ Danilovic DL, Correa PH, Costa EM, Melo KF, Mendonca BB, Arnhold IJ (March 2007). "Height and bone mineral density in androgen insensitivity syndrome with mutations in the androgen receptor gene". Osteoporos Int. 18 (3): 369–74. doi:10.1007/s00198-006-0243-6. PMID 17077943
- ↑ 1 2 3 4 5 Weidemann W, Peters B, Romalo G, Spindler KD, Schweikert HU (April 1998). "Response to androgen treatment in a patient with partial androgen insensitivity and a mutation in the deoxyribonucleic acid-binding domain of the androgen receptor". J. Clin. Endocrinol. Metab. 83 (4): 1173–6. doi:10.1210/jc.83.4.1173. PMID 9543136
- ↑ 1 2 Tincello DG, Saunders PT, Hodgins MB, Simpson NB, Edwards CR, Hargreaves TB, Wu FC (April 1997). "Correlation of clinical, endocrine and molecular abnormalities with in vivo responses to high-dose testosterone in patients with partial androgen insensitivity syndrome". Clin. Endocrinol. 46 (4): 497–506. doi:10.1046/j.1365-2265.1997.1140927.x. PMID 9196614
- ↑ 1 2 Pinsky L, Kaufman M, Killinger DW (January 1989). "Impaired spermatogenesis is not an obligate expression of receptor-defective androgen resistance". Am. J. Med. Genet. 32 (1): 100–4. doi:10.1002/ajmg.1320320121. PMID 2705470
- ↑ Leichtnam ML, Rolland H, Wüthrich P, Guy RH (June 2006). "Testosterone hormone replacement therapy: state-of-the-art and emerging technologies". Pharm. Res. 23 (6): 1117–32. doi:10.1007/s11095-006-0072-5. PMID 16755346
- ↑ 1 2 Yong EL, Ng SC, Roy AC, Yun G, Ratnam SS (September 1994). "Pregnancy after hormonal correction of severe spermatogenic defect due to mutation in androgen receptor gene". Lancet. 344 (8925): 826–7. doi:10.1016/S0140-6736(94)92385-X. PMID 7993455
- ↑ 1 2 Nieschlag E (September 2006). "Testosterone treatment comes of age: new options for hypogonadal men". Clin. Endocrinol. 65 (3): 275–81. doi:10.1111/j.1365-2265.2006.02618.x. PMID 16918944
- ↑ Handelsman DJ, Conway AJ, Boylan LM (November 1992). "Suppression of human spermatogenesis by testosterone implants". J. Clin. Endocrinol. Metab. 75 (5): 1326–32. doi:10.1210/jc.75.5.1326. PMID 1430094
- ↑ Gooren L (June 1989). "Improvement of spermatogenesis after treatment with the antiestrogen tamoxifen in a man with the incomplete androgen insensitivity syndrome". J. Clin. Endocrinol. Metab. 68 (6): 1207–10. doi:10.1210/jcem-68-6-1207. PMID 2566621
- ↑ 1 2 3 Sentencia SU 337/99, Constitutional Court of Colombia (12 May 1999) | International Commission of Jurists (англ.). Дата обращения: 21 августа 2019. Архивировано 25 апреля 2019 года.
- ↑ Holmes, Morgan (2006). "Deciding fate or protecting a developing autonomy? Intersex children and the Colombian Constitutional Court". Transgender Rights. Minneapolis, Minnesota: University of Minnesota Press. pp. 32–50
- ↑ Chapter six: Intersex | International Commission of Jurists (англ.). Дата обращения: 21 августа 2019. Архивировано 7 мая 2019 года.
- ↑ International Commission of Jurists. "Sentencia SU-337/99". Дата обращения: 21 августа 2019. Архивировано 4 января 2018 года.
- ↑ COLOMBIA HIGH COURT RESTRICTS INTERSEX GENITAL MUTILATION | Intersex Society of North America. www.isna.org. Дата обращения: 21 августа 2019. Архивировано 16 февраля 2017 года.
- ↑ Retief, F P; Cilliers, J F G (2003). "Congenital eunuchism and Favorinus". South African Medical Journal. 93 (1): 73–76.
- ↑ Mason, H.J., Favorinus’ Disorder: Reifenstein’s Syndrome in Antiquity?, in Janus 66 (1978) 1–13.





