Филяриатозы
| Филяриатоз | |
|---|---|
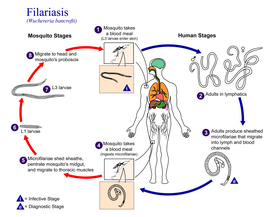 Жизненный цикл Wuchereria bancrofti, паразита, вызывающего филяриатоз | |
| МКБ-11 | 1F66 |
| МКБ-10 | B74 |
| МКБ-10-КМ | B74, B74.9, B74.8, B74.1, B74.3, B74.4, B74.0 и B74.2 |
| МКБ-9 | 125.0-125.9 |
| МКБ-9-КМ | 125.9[1][2] |
| MeSH | D005368 |
Филяриатоз (лат. filariatos, филяриоз) — паразитарное заболевание человека и животных, вызываемое заражением круглыми червями типа Filarioidea[3]. Они распространяются насекомыми, питающимися кровью, такими как черные мухи и комары. Относится к группе «забытых болезней».
Эти паразиты существуют в дикой природе в субтропических районах Южной Азии, Африки, Южной части Тихого океана и некоторых частях Южной Америки[4].
Классификация
У восьми известных филяриозных червей люди являются окончательными хозяевами. Они делятся на три группы в зависимости от части тела, которую они поражают:
- Лимфатический филяриатоз вызывается червями Wuchereria bancrofti, Brugia malayi и Brugia timori. Эти черви занимают лимфатическую систему, включая лимфатические узлы; в хронических случаях эти черви приводят к синдрому слоновости.
- Подкожный филяриатоз вызывается Loa loa (глазным червём), Mansonella streptocerca и Onchocerca volvulus. Эти черви занимают слой непосредственно под кожей. L. loa вызывает филяриатоз Лоа-лоа, в то время как O. volvulus вызывает речную слепоту.
- Серозный полостной филяриатоз вызывается червями Mansonella perstans и Mansonella ozzardi, которые занимают серозную полость брюшной полости. Dirofilaria immitis, собачий сердечный червь, редко заражает людей.
Взрослые черви, которые обычно остаются в одной ткани, выделяют ранние личиночные формы, известные как микрофилярии, в кровь человека. Эти циркулирующие микрофилярии могут быть поглощены во время кровяной трапезы насекомым-переносчиком; в переносчике они развиваются в инфекционных личинок, которые могут передаваться другому человеку.
Лица, инфицированные филяриозными червями, могут быть описаны как «микрофиляриозные» или «амикрофиляриозные», в зависимости от того, можно ли обнаружить микрофилярии в их периферической крови. Филяриатоз диагностируется в случаях микрофиляремии главным образом путем непосредственного наблюдения за микрофиляриями в периферической крови. Скрытый филяриатоз диагностируется в случаях амикрофиляремии на основании клинических наблюдений и, в некоторых случаях, путем обнаружения циркулирующего антигена в крови.
- Wuchereria bancrofti
- Brugia malayi
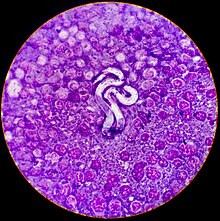
- Микрофилярия Loa loa (справа) и Mansonella perstans (слева) в мазке крови
- Onchocerca volvulus
Развитие
Цикл
Цикл развития паразитов осуществляется со сменой двух хозяев — окончательного (позвоночное) и промежуточного (кровососущее насекомое из отряда двукрылых). Половозрелые самки, локализующиеся во внутренних органах (в том числе лимфатических сосудах) окончательного хозяина, рождают живых личинок — микрофилярий, которые выходят в периферические кровеносные сосуды или кожу. При питании кровососущего насекомого они проникают с током крови в его кишечник. а затем через стенку кишечника выходят в полость тела и мускулатуру. Дважды или трижды перелиняв, личинки становятся инвазионными и проникают в ротовой аппарат насекомого. При кровососании они прорывают хоботок насекомого, выходят на кожу окончательного хозяина, через ранки и трещины в коже проникают в кровеносные сосуды, затем проделывают последнюю линьку и достигают половозрелости. Половозрелые черви живут до 15—17 лет.
Распространение
Распространены филяриатозы во всем тропическом поясе — Африке, Азии, Южной Америке, на островах Тихого океана.
Классификация
Филярии, или нитчатки, — нематоды из отряда Spirurida, подотряда Filariata, семейства Filanidae, живородящие гельминты.
Пути передачи

Человек, позвоночные животные — окончательные хозяева; кровососущие двукрылые насекомые различных видов — промежуточные хозяева, они же являются переносчиками паразита. В организме человека зрелые гельминты паразитируют в лимфатических сосудах и узлах, в брыжейке, забрюшинной клетчатке, в различных полостях тела, в коже и подкожной клетчатке. При кровососании насекомого микрофилярии с кровью попадают в его желудок, далее мигрируют в мышцы, где превращаются в инвазионных личинок. Током гемолимфы они заносятся в колющий хоботок насекомого и при очередном кровососании личинки через ранку в коже попадают в организм окончательного хозяина. Мигрируя, личинки достигают места обитания, где превращаются во взрослых филярий. Концентрация личинок некоторых видов филярий, циркулирующих в крови, может в течение суток в периферических сосудах изменяться.
Течение инвазии
В связи с этим выделяют три типа инвазии: периодический — выраженный пик численности приходится на определённое время суток — днем или ночью, субпериодический — личинки постоянно находятся в крови, но в какое-то время суток их концентрация возрастет; непериодический (постоянный) — микрофилярии обнаруживаются в крови в любое время в одинаковом количестве. Периодичность микрофиляриемии обусловлена временем максимальной активности насекомого — переносчика.
Иммунный ответ при филяриатозах формируется в соответствии с общими закономерностями иммунного процесса. Он более выражен на паразитирование личинок. Иммунные реакции, возникающие против микрофилярий, защищают хозяина от бесконтрольного увеличения интенсивности инвазии в случаях повторного заражения. У коренных жителей эндемичных очагов вырабатывается частичный иммунитет, который обусловливает снижение численности взрослых особей, сокращение срока их жизни, а также подавление воспроизводства микрофилярий. Развивается также резистентность к повторным заражениям.
При филяриатозе глаз, гельминты могут обнаруживаться (иногда в большом количестве) в толще роговицы, в передней камере глаза, под конъюнктивой, вызывая кератит, ирит, конъюнктивит. Заболевание может привести к резкому снижению и даже утрате зрения.
У больных филяриозами в той или иной степени выражен аллергический синдром, для лимфатических филяриозов (вухерериоз и бругиоз) характерны лимфаденопатия, лимфангит и лимфостаз, при онхоцеркозе наряду с этими симптомами отмечаются серьёзные поражения глаз.
Диагноз ставят на основании клинической картины, данных эпидемиологического анамнеза (пребывание в эндемичных районах) и обнаружения микрофилярии в мазке и толстой капле крови, окрашенных по Романовскому — Гимзе, биоптатах кожи, в глазу (при лоаозе, онхоцеркозе). Применяют также иммунологические методы исследования (реакция пассивной гемагглютинации, реакция связывания комплемента, иммуноферментный анализ и др.)
Прогноз серьёзный из-за возможности развития элефантиаза, поражения глаз, что может привести к инвалидности. Причиной летальных исходов могут быть гнойно-септические осложнения.
Профилактика — защита людей от укусов насекомых-переносчиков.
Гельминтозы этой группы — Акантохейлонематоз, Бругиоз, Вухерериоз, Дирофиляриоз, Лоаоз, Мансонеллёз, Онхоцеркоз, Сетариоз, Стрептоцеркоз, Тропическая легочная эозинофилия.
 Раннее изображение из Африки (около 1844 года) (Пострадавшие справа на картинке)
Раннее изображение из Африки (около 1844 года) (Пострадавшие справа на картинке) Слоновая болезнь ноги, вызванная микрофиляриями
Слоновая болезнь ноги, вызванная микрофиляриями Слоновая болезнь ноги, вызванная микрофиляриями
Слоновая болезнь ноги, вызванная микрофиляриями Американец с элефантиазом ног (незадолго до 1900 года)
Американец с элефантиазом ног (незадолго до 1900 года) Раннее проявление генитального элефантиаза, 1834 год, Япония
Раннее проявление генитального элефантиаза, 1834 год, Япония Африканец с генитальным элефантиазом, 1906 г.
Африканец с генитальным элефантиазом, 1906 г. Клиническая запись для журнала: анонимно сфотографированный пациент со слоновым заболеванием (1878)
Клиническая запись для журнала: анонимно сфотографированный пациент со слоновым заболеванием (1878)
См. также
Примечания
- ↑ Disease Ontology (англ.) — 2016.
- ↑ Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ Center for Disease Control and Prevention. Lymphatic Filariasis. Дата обращения: 18 июля 2010. Архивировано 27 мая 2010 года.
- ↑ CDC — Lymphatic Filariasis FAQ. Дата обращения: 28 августа 2022. Архивировано 15 февраля 2015 года.
- ↑ Wheeler, Lance Microfilaria of Dirofilaria immitis (Heartworms) Surrounded by Neoplastic Lymphocytes (амер. англ.). Flickr. Дата обращения: 2 декабря 2017. Архивировано 17 мая 2022 года.
Литература
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО КЛИНИКЕ, ДИАГНОСТИКЕ, ЛЕЧЕНИЮ И ПРОФИЛАКТИКЕ ФИЛЯРИАТОЗОВ (сильно устарела)
Ссылки
- Яковлев А. П. Филярии: слон из мухи.
- Паразитарные болезни человека (протозоозы и гельминтозы). Руководство для врачей. / Под ред. В. П. Сергиева, Ю. В. Лобзина, С. С. Козлова. — СПб, Фолиант, 2008. — 592 с.















